Das ist ein Beitrag aus dem US-Forum survivingantidepressants.org über die Rezeptorenbelegung bei verschiedenen »SSRI/SNRI-Antidepressiva«, die Aufschluss darüber gibt, warum der Entzug dieser Medikamente im unteren Dosisbereich (unter 10 mg) zusätzlich schwerer werden kann und man in diesem Bereich noch langsamer reduzieren sollte. Er zeigt auch, dass die im Beipackzettel empfohlenen Dosen der Hersteller zur Behandlung viel zu hoch sind, was den späteren Entzug auch in seiner Dauer verlängern kann.
Hintergrund:
Der Beitrag bezieht sich auf die folgende Studie:
Serotonin transporter occupancy of five selective serotonin reuptake inhibitors at different doses: an [11C]DASB positron emission tomography study by Meyer JH1, Wilson AA, Sagrati S, Hussey D, Carella A, Potter WZ, Ginovart N, Spencer EP, Cheok A, Houle S.
Die Studie wurde von Pharmafirmen in Auftrag gegeben um zu ermitteln, welche Dosis bei welchem Medikament notwendig ist, um eine Wirkung zu erzielen. »btdt« aus dem Forum »www.survivingantidepressants.org« listet auch die Verbindungen der Studienleiter zur Pharmaindustrie einzeln auf, die teilweise sogar Angestellte der Hersteller dieser Medikamente sind (siehe Post vom 10.05.2014). Darunter mehrfach die Hersteller »GlaxoSmith&Kline« (Hersteller des »SSRI-Antidepressivum« »Paroxetin«), »Eli Lilly« (»SSRI-Antidepressivum« »Fluoxetin«), »Lundbeck« (»SSRI-Antidepressivum« »Citalopram«), »Pfizer« (»SSRI-Antidepressivum« »Sertralin« und »SNRI-Antidepressivum« »Venlafaxin«).
Interessenskonflikte der Studienleiter mit Pharmaunternehmen
Nachfolgend der Link zur Diskussion über die Studie und ihre Folgen für den Entzug von »SSRI/SNIR-Antidepressiva« im Forum »www.survivingantidepressants.org« (englisch):
Was bedeutet Rezeptorenbelegung?
Die meisten Psychopharmaka wirken, indem sie die Spiegel eines bestimmten »Neurotransmitters« (Botenstoff) im Körper verändern. Welche das sind lässt sich aus der Bezeichnung ableiten:
- SSRI steht für »Selektive Serotonin-Wiederaufnahmehemmer«, hier wird also auf den Neurotransmitter »Serotonin« eingewirkt.
- SNRI steht für »Serotonin-Noradrenalin-Wiederaufnahmehemmer«, hier wird auf die Neurotransmitter Serotonin und Noradrenalin eingewirkt.
Diese Medikamente erhöhen normalerweise die Menge des Neurotransmitters, indem sie den Rezeptor abschalten, der ihn absorbiert (das vom Gehirn produzierte Serotonin bzw. Noradrenalin im synaptischen Spalt aufnimmt). Dies wird als Herunterregulieren
bezeichnet, und ein Rezeptor, der herunterreguliert wird, wird als besetzt
bezeichnet.1
Die Pharmaindustrie propagiert seit Jahrzehnten die folgende These, als erwiesene Tatsache:
Wirkungsweise: Die Serotonin-These der Pharmaindustrie
Serotonin-Mangel im Gehirn ist die Hauptursache für Depressionen
. Diese These hat die Pharmaindustrie jahrzehntelang propagiert und durch den Verkauf von »SSRI-Antidepressiva« Milliarden verdient.
Diese These besagt, dass die Gabe von »SSRI-Antidepressiva«, das Gehirn an der Wiederaufnahme von Serotonin, das im synaptischen Spalt gebildet wird, hindert. Daher der Name »Selektive-Serotonin-Wiederaufnahme-Hemmer (SSRI)«.
Diese These steht in jedem Lehrbuch und in jedem Fachbuch über Depressionen. Die These wird an Universitäten weltweit gelehrt und dient Ärzten und Kliniken als Standard-Erklärungsmodell für Patienten.
Auszug aus einem Standardwerk, das mir in jeder Depressionsgruppe ausgehändigt wurde (zuletzt 2013):
Die Wirkungsweise der Antidepressiva
»Vereinfacht dargestellt kommt es bei der Depression im Gehirn zu einem Mangel an den Botenstoffen Noradrenalin und Serotonin. Diese Botenstoffe spielen eine wichtige Rolle in der Weiterleitung der elektrischen Signale von einer Nervenzelle zur anderen. Die Übertragung von Informationen von einer Nervenzelle zur anderen ist bei depressiven Erkrankungen gehemmt. Für die Übertragung von Informationen sind Botenstoffe (Neurotransmitter) wie Noradrenalin und Serotonin nötig. Diese Stoffe leiten die Information von den Nervenzellenenden zum Anfang der folgenden Zelle. Anschließend kehren sie in die Nervenzellenenden zurück und werden dort wieder abgebaut. Wenn sie einmal abgebaut sind, können sie keine Informationen mehr weiterleiten. Als weitgehend gesichert gilt, dass Antidepressiva verhindern helfen, dass die Botenstoffe in die Nervenzellenenden zurückkehren. Das hat zur Folge, dass mehr von diesen Stoffen zur Verfügung stehen, um die Informationen von Nervenzelle zu Nervenzelle weiterzuleiten.
Antidepressiva fördern damit den Informationsfluss und heben ihn bei depressiv Erkrankten wieder auf ein günstigeres Niveau an.«
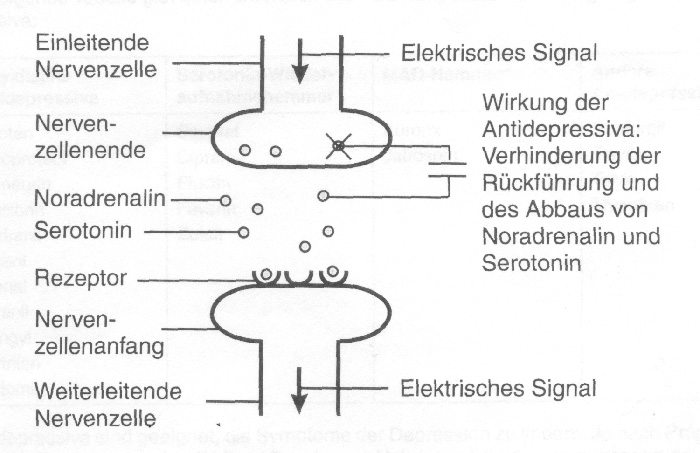
Quelle: Schaub et al.: Kongnitiv-psychoedukative Therapie zur Bewältigung von Depressionen, 2006 Hogrefe Verlag, Göttingen
Was bei der Gabe von »SSRI-Antidepressiva« im Gehirn tatsächlich geschieht?
Was bei der Gabe dieser Antidepressiva tatsächlich im Gehirn geschieht, beschreibt Stephen Hyman, ein sehr bekannter Neurowissenschaftler und früherer Direktor des »National Institute of Mental Health« (Nationales Institut für seelische Gesundheit), bereits 1996 in einem veröffentlichten Papier. Ihm zufolge reagiert das Gehirn auf die chemische Manipulation von außen, indem es seine normalen Funktionen verändert und sich an die Psychopharmakawirkung anpasst.
Das Gehirn versucht die Blockade der normalen Serotonin-Wiederaufnahme tatsächlich auszugleichen, soweit ist das übereinstimmend mit der These der Pharmaindustrie. Allerdings reagiert das Gehirn entgegensetzt, es produziert nicht mehr, sondern weniger »Serotonin-Rezeptoren«, indem es den Serotonin-Ausstoß verringert. Wer ein Antidepressivum einnimmt, hat am Ende also eine anormal niedrige Zahl von »Serotonin-Rezeptoren« im Gehirn. Diese Medikamente machen aus einem gesunden ein krankhaftes Gehirn.2
»SSRI-Antidepressiva« wirken nicht besser als ein Placebo (Scheinmedikament)
Die These der Pharmaindustrie ist also falsch und nicht nur dass:
Es gibt keinen wissenschaftlichen Beweis, dass »SSRI-Antidepressiva« überhaupt eine Wirkung bei Depressionen haben.
Im Gegenteil: 2009 veröffentlichte der Harvard-Professor Irving Kirsch seine Studien zum »Placeboeffekt« von »modernen Antidepressiva« (»SSRI/SNRI-Antidepressiva«).
Sein Ergebnis: Vielen Patienten ging es nach der Behandlung zwar besser, allerdings war es in den meisten Fällen egal, ob sie ein echtes Mittel oder eine Zuckertablette geschluckt hatten.3
Sein Buch mit dem Titel »The Emperor’s new drugs – exploding the antidepressant myth« wurde weltweit verkauft und in mehrere Sprachen übersetzt. In deutscher Sprache ist dieses Buch bisher nicht erschienen. Der Arzt Peter Ansari und seine Frau Sabine Ansari haben die Ergebnisse der »Kirsch-Studie« in ihrem wichtigen Buch »Unglück auf Rezept – Die Antidepressiva-Lüge und ihre Folgen« ausführlich und verständlich zusammengefasst:
Eine neue Übersichtsstudie aus dem Jahr 2018 des unabhängigen »Nordic Cochrane Centre« bestätigt die Ergebnisse von Irving Kirsch. Es wurden 522 klinische Untersuchungen mit 116.477 Teilnehmern ausgewertet. Das Ergebnis fasst der Leiter der Studie, Dr. Klaus Munkholm, folgendermaßen zusammen:
Was wir herausgefunden haben ist folgendes: Die Wirkung von Antidepressiva und Placebo unterscheidet sich nur um 1,97 Punkte auf einer Skala von 52 Punkten. Dieser Unterschied ist minimal.
Eine Verbesserung um nur 1,97 Punkte auf der »Hamilton-Skala« ist eine so minimale Verbesserung der Depression, dass sie von einem Arzt nicht festgestellt werden kann.
Dennoch halten Psychiatrie und Pharmaindustrie weiterhin an dieser These fest.
Dabei wird etwas Entscheidendes übersehen: Das meiste Serotonin wird nicht im Gehirn sondern im Körper, genauer im Darm produziert und die Einnahme von Antidepressiva kann den Serotoningehalt im Körper stark negativ beeinflussen, was zu starken physischen und psychischen Symptomen führen kann.
(Neuro)biologische Funktionen von Serotonin
Um zu verstehen, wie »moderne Antidepressiva« den Serotoningehalt im menschlichen Körper beeinflussen, ist es wichtig zu wissen:
- Was Serotonin ist?
- Wo Serotonin im Körper gebildet wird und
- Welche (neuro)biologischen Funktionen Serotonin im menschlichen Körper übernimmt?
Dr. Alexander Römmler, Endokrinologe und Anti-Aging-Experte, hat in seinem Buch »Hormone – Leitfaden für die Anti-Aging Sprechstunde« und zahlreichen weiteren Publikationen die (neuro)biologischen Funktionen von Serotonin im menschlichen Körper erklärt. Serotonin kommt einerseits als »Neurotransmitter« im »zentralen Nervensystem« (ZNS), andererseits als »Hormon« im »peripheren System« (PS), also im Körper (im Körpergewebe und Blut) vor und ist dort für zahlreiche klinisch relevante Funktionen zuständig, wie Steuerung der Emotionalität, Schlafregulation (ZNS) oder Wundheilung und Blutgerinnung (PS). Es kann die »Blut-Hirn-Schranke« nicht überwinden. Daher existieren Produktionsorte, sowohl im »zentralen Nervensystem« als auch im »peripheren System« (z.B. im Körpergewebe, Blut), die unabhängig voneinander reguliert werden und einzeln oder gemeinsam gestört sein können.4
Serotonin zählt zu den wichtigsten Neurotransmittern im Gehirn. Es wird aus der Aminosäure Tryptophan über 5-Hydroxytryptophan (5-HTP) gebildet und einerseits bei Dunkelheit weiter in Melatonin umgewandelt.
Der größte Teil des Serotonins im Körper wird nicht im Gehirn, sondern im Magen-Darm-Trakt gebildet (bis zu 95%), wo es an der funktionellen Steuerung der Motorik (Motilität, die Bewegungsfähigkeit des Darms) maßgeblich mitwirkt. Es sorgt dafür, dass der Speisebrei im Darm weitertransportiert wird. Ist im Darm zu wenig Serotonin vorhanden, verbleibt der Speisebrei länger im Verdauungstrakt, was zu vermehrter Bildung von Gasen führt, die Blähungen, Verstopfung und Krämpfe auslösen können (Symptome eines »Reizdarms«).
Serotonin wird vom Magen-Darm-Trakt ins Blut transportiert und in verschiedenen Zellen aktiv gespeichert, insbesondere in »Thrombozyten« (Blutplättchen, die kleinsten Zellen des Blutes), deren Aggregationsverhalten durch Serotonin beeinflusst wird.
Weitere Funktionen im »peripheren Bereich« sind:
- Wundheilung
- Blutgerinnung
- Leber- und Herzfunktionen
Funktionen im »zentralen Nervensystem« sind u. a.:
- die Schlafregulation
- Schmerzempfinden
- Steuerung der Emotionalität
- Kognition (Gedächtnis, Konzentration, Erinnerung)
- Regulation der Körpertemperatur
- Appetit und Sättigung
Quelle: »Hormone – Leitfaden für die Anti-Aging Sprechstunde«, »Serotonin-Defizit-Syndrom« – eine praxisrelevante Entität von Alexander Römmler
Bestimmte Ursachen können zu einem Serotoninmangel führen, der zahlreiche Beschwerden und gesundheitliche Schäden verursachen kann, dann spricht man von einem »Serotonin-Defizit-Syndrom«;.
Risiken und Nebenwirkungen von SSRI-Antidepressiva
Häufige Ursache für ein »Serotonin-Defizit-Syndrom« kann auch die Einnahme »moderner Antidepressiva« sein.5 Diese erhöhen zwar das Serotonin im Gehirn signifikant, wirken bei leichten und mittelschweren Depressionen aber kaum besser als ein »Placebo« (siehe Kirsch-Studie).
Gleichzeitig senken diese Medikamente den Serotoningehalt im restlichen Körper, wie dem »zentralen Nervensystem« und »peripheren System« (Gewebe, Blut) teilweise stark.6
Die folgende Abbildung zeigt den Gehalt von Serotonin im Blutspiegel in verschiedenen Personengruppen: gesunde Erwachsene (Säule 1), Patienten mit Depressionen und gleichzeitig niedrigen (Säule 2) oder normalen (Säule 3) Serotoninspiegeln, Patienten unter »SSRI‑Antidepressiva« (Säule 4)
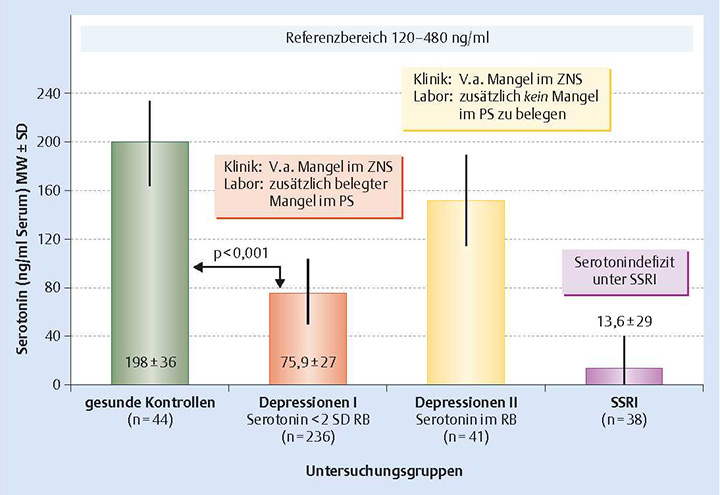
Quelle: »Hormone – Leitfaden für die Anti-Aging Sprechstunde«, Serotonin-Defizit-Syndrom – eine praxisrelevante Entität von Alexander Römmler
Legende: MW = Mittelwert, SD = Standardabweichung, PS = „peripheres“ System, RB = Referenzbereich,
SSRI = selektive Serotonin-Reuptake-Inhibitoren, V.a. = Verdacht auf, ZNS = zentrales Nervensystem
Ein »Serotonin-Defizit-Syndrom« lässt sich anhand bestimmter klinischer Hinweise und einer Bestimmung des Serotoningehalts im Blut bzw. Urin diagnostizieren.
Zu den Symptomen des »zentralen Nervensystems« gehören:
- Störungen der Stimmungslage
(Depressionen, Ängste, Panikattacken, Aggressivität) - Störungen der Ess-/Suchtkontrolle
(Vermindertes Sättigungsgefühl, Vorlieben für Kohlehydrate und Süßigkeiten »Schokoladenattacken«, Alkoholsucht, Nikotinsucht) - Störungen der Schlafregulation
(Müdigkeit, Schlaflosigkeit, Ein- und Durchschlafstörungen) - Verminderte Schmerztoleranz (»Fibromyalgien«)
- Vermindertes Sexualverhalten (Libidoverlust, Erektions- und Ejakulationsstörungen beim Mann)
- Gedächtnisstörungen, verminderte Konzentration
Zu den »peripheren Symptomen« gehören:
- Gastrointestinale Störungen (Blähungen, Verstopfung, Reizdarm, Übelkeit)
- Gestörte Wundheilung, verminderte Blutgerinnung
- Leberfunktionsstörungen
- Herzfunktionsstörungen
- Insulinresistenz, Diabetes mellitus
Quelle: »Hormone – Leitfaden für die Anti-Aging Sprechstunde«, »Serotonin-Defizit-Syndrom« – eine praxisrelevante Entität von Alexander Römmler
Zahlreiche dieser Anzeichen und Beschwerden finden sich im Beipackzettel »moderner Antidepressiva« unter Nebenwirkungen aufgelistet wieder.
Dr. Römmler schreibt dazu:
Ein großer Nachteil »selektiver Wiederaufnahmehemmer« (SSRI) ist die belegte Erkenntnis, dass abgesehen vielleicht vom synaptischen Spalt (Gehirn) im übrigen zentralen wie peripheren Gewebe der Serotoninmangel nicht beseitigt, ja sogar noch verstärkt werden kann. Angesichts der vielen günstigen Serotonineffekte im Organismus ist das ein bedenklicher Aspekt, der auch für viele der damit verbundenen Nebenwirkungen mit verantwortlich zu machen ist.7
Ist der Serotoningehalt extrem niedrig oder gar nicht mehr im Blut messbar, liegt fast immer ein durch Medikamente, insbesondere »moderne Antidepressiva«, verursachter Serotoninmangel vor.8
»SSRI/SNRI-Antidepressiva« beseitigen also kein biochemisches Ungleichgewicht im Gehirn sondern verursachen dieses erst, insbesondere bei Langzeiteinnahme (länger als ein halbes Jahr). Wie man ein »Serotonin-Defizit-Syndrom« diagnostiziert und behandelt erfährst Du im folgenden Beitrag unter den Punkten Labordiagnostik: Wie wird der Serotoninspiegel bestimmt?
und Behandlung des Serotonin-Defizit-Syndroms
Rezeptorenbelegung und was das mit dem Entzug von Antidepressiva zu tun hat?
Die folgenden Diagramme für verschiedene »SSRI/SNRI-Antidepressiva« zeigen den Prozentsatz der Rezeptoren im Körper, die bei einer bestimmten Dosierung des Medikaments besetzt
sind. Der Prozentsatz ist im Diagramm an der y-Achse abzulesen (vertikal/senkrecht) und die Dosis des Medikamentes auf der x-Achse (horizontal/waagerecht). Es wird jeweils die Auswirkung der Stärke der Dosis auf die Rezeptorenbelegung (linkes Diagramm) und die Auswirkungen auf die Konzentration des Wirkstoffes im Blut dargestellt. Für uns ist nur das linke Diagramm von Bedeutung.
Die Kurve des linken Diagrammes zeigt, dass je größer die Dosis ist, desto weniger kumulative Auswirkungen hat sie. In Wirklichkeit ist eine sehr hohe Dosis nicht viel wirksamer als eine niedrigere, da bei einer höheren Dosis nur noch wenig Rezeptoren mehr belegt werden.9 Darum geht man auch davon aus, dass »SSRI/SNRI-Antidepressiva« ständig überdosiert verschrieben werden – sie sind auch in winzigen Mengen hoch potent.
Noch wichtiger ist jedoch, dass bei niedrigeren Dosen (10 mg und weniger) eine sehr kleine Änderung der Dosis zu einer sehr großen Änderung der Belegung der Rezeptoren führt.10
Viele von euch merken, dass das Reduzieren gerade im unteren Dosisbereich schwieriger wird. Das liegt an eben dieser Rezeptorbelegung – gerade im unteren Dosisbereich sind bereits viele Rezeptoren belegt bzw. umgekehrt werden beim Reduzieren von »SSRI/SNRI-Antidepressiva« schlagartig sehr viele Rezeptoren frei und das »zentrale Nervensystem« reagiert ohnehin auf Veränderungen sehr stark. Daher sollte man in diesem Bereich noch langsamer reduzieren:
Je näher man sich den 0 mg nähert, desto vorsichtiger sollte man absetzen!
Rezeptorenbelegung bei verschiedenen »SSRI/SNRI-Antidepressiva«
Es folgen Diagramme zur Rezeptorenbelegung für die »SSRI/SNRI-Antidepressiva« »Citalopram«, »Fluoxetin«, »Sertralin«, »Paroxetin« und »Venlafaxin« (SNRI).
Deutung der Diagramme:
Das linke Diagramm zeigt jeweils die Belegung der Rezeptoren in Prozent, unten die Dosis in mg pro Tag. Bitte nur die schwarze Kurve jeweils beachten, die farbigen Punkte ignorieren. Zwischen 1 und 5 mg geht die Rezeptorenbelegung also sehr steil nach oben, danach steigt sie nur mehr flach und schließlich kaum mehr. Schon bei 3,4 mg »Citalopram« sind 50% der Rezeptoren belegt! Bei 10 mg sind also nicht doppelt so viele Rezeptoren belegt wie bei 5 mg, sondern nur wenige mehr (Rechtes Diagramm: dasselbe gemessen am Wirkstoff im Blut).
»Citalopram« (»SSRI-Antidepressiva«)
Handelsnamen: »Cipramil« (Deutschland),»Seropram« (Österreich, Schweiz).
Standarddosis lt. Beipackzettel: 20 – 40 mg
Zum Vergrößern auf das Bild klicken.
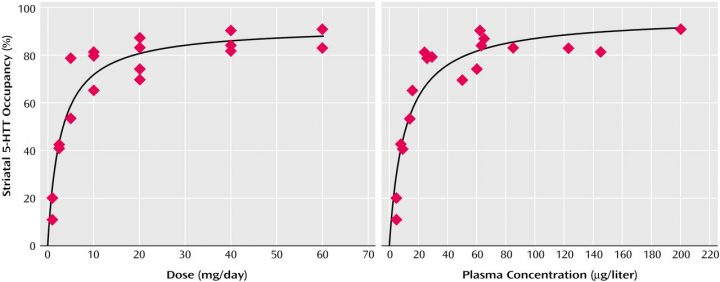
© Meyer, Wilson, Sagrati, ET AL. | Quelle: https://ajp.psychiatryonline.org/doi/full/10.1176/appi.ajp.161.5.826
»Fluoxetin« (»SSRI-Antidepressiva«)
Handelsnamen: »Fluxet«, »Fluctin« (Deutschland, nicht mehr im Handel), »Fluctine« (Österreich, Schweiz), »Felicium«, »Floccin«, »Mutan«, »NuFluo« (Österreich), »Fluocim«, »Fluoxifar« (Schweiz)
Standarddosis lt. Beipackzettel: 20 bis 60 mg.
Zum Vergrößern auf das Bild klicken.
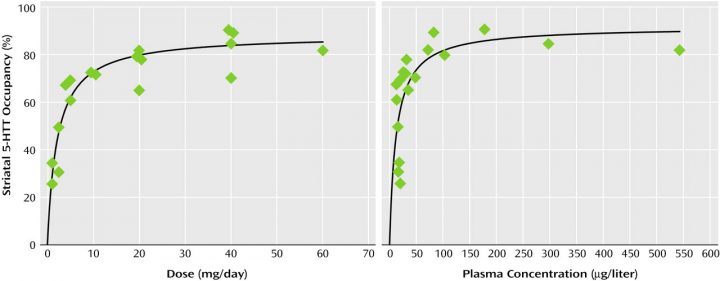
© Meyer, Wilson, Sagrati, ET AL. | Quelle: https://ajp.psychiatryonline.org/doi/full/10.1176/appi.ajp.161.5.826
»Sertralin« (»SSRI-Antidepressiva«)
Handelsnamen: »Zoloft« (Deutschland, Schweiz), »Adjuvin«, »Gladem«, »Tresleen« (Österreich).
Standarddosis lt. Beipackzettel: 50 mg, bei schwerer Depression bzw. Zwangserkrankung 100 (!)mg.
Zum Vergrößern auf das Bild klicken.
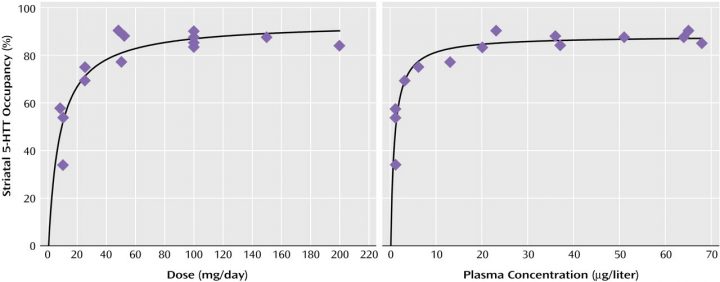
© Meyer, Wilson, Sagrati, ET AL. | Quelle: https://ajp.psychiatryonline.org/doi/full/10.1176/appi.ajp.161.5.826
»Paroxetin« (»SSRI-Antidepressiva«)
Handelsnamen: »Paroxat«, »Seroxat« (Deutschland, Österreich), »ParoLich«, »Paroxalon«, »Tagonis« (Deutschland), »Allenopar«, »Dropax«, »Parocetan«, »Stiliden« (Österreich), »Deroxat«, »Parexat«, »Paronex«, »Paroxetop« (Schweiz).
Standarddosis lt. Beipackzettel: 20 bis 50 mg bei Depression, 40 bis 60 mg bei Panik- oder Zwangsstörung, 20 bis 50 mg bei sozialer und generalisierter Angststörung.
Zum Vergrößern auf das Bild klicken.
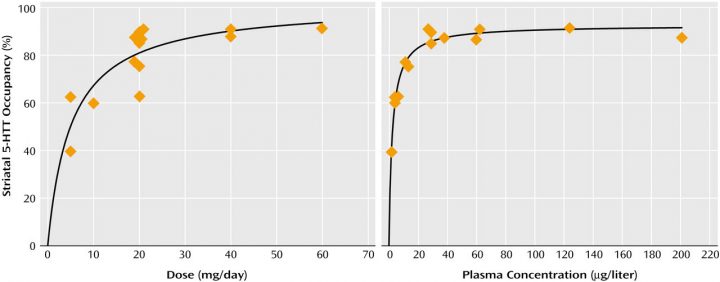
© Meyer, Wilson, Sagrati, ET AL. | Quelle: https://ajp.psychiatryonline.org/doi/full/10.1176/appi.ajp.161.5.826
»Venlafaxin« (»SNRI-Antidepressiva«)
Handelsnamen: »Trevilor« (Deutschland), »Efectin« (Österreich), »Efexor« (Schweiz).
Standarddosis lt. Beipackzettel: 75 bis 375 (!) mg.
Zum Vergrößern auf das Bild klicken.
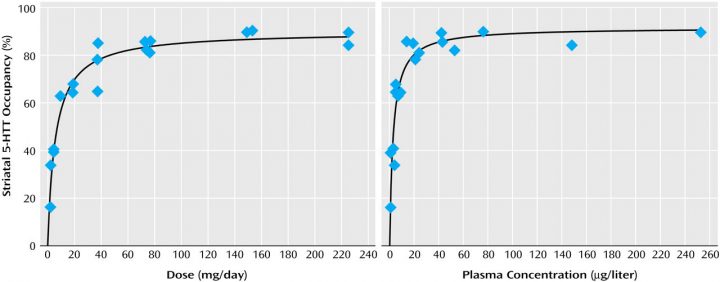
© Meyer, Wilson, Sagrati, ET AL. | Quelle: https://ajp.psychiatryonline.org/doi/full/10.1176/appi.ajp.161.5.826
Fazit:
Psychiater*innen und Hausärzt*innen, die beabsichtigen einem Patienten ein Antidepressivum zu verordnen, sollten die Behandlungsleitlinien kennen, die besagen, dass Antidepressiva nur bei schweren Depressionen verschrieben werden sollten, da diese überwiegend über den »Placeboeffekt« wirken (je nach Studie zwischen 75 und 82 Prozent) und dabei zahlreiche schwerwiegende Risiken und Nebenwirkungen haben, über die Patienten ausführlich aufgeklärt werden sollten (z.B. anhand des Aufklärungsbogens Antidepressiva). Um eine Abhängigkeit zu vermeiden sollten Antidepressiva nur für kurze Zeit verordnet werden. (nicht länger als ein halbes Jahr).
Sie sollten die (neuro)biologischen Funktionen von Serotonin im menschlichen Körper kennen und wissen, wie die Gabe dieser Medikamente diese Funktionen stark negativ beeinflussen können. Sie sollten wissen, was ein »Serotonin-Defizit-Syndrom« ist, wie dieses entsteht, diagnostiziert und behandelt werden kann.
Die im Beipackzettel angegebenen Standarddosen bei den »SSRI-/SNRI-Antidepressiva« sind oft um ein Vielfaches zu hoch, wie die Studie zur Rezeptorenbelegung bei »SSRI/SNRI-Antidepressiva« zeigt, was dazu führt, dass diese Medikamente in der Regel überdosiert verschrieben werden. Für den späteren Entzug ist das fatal, da sich dieser bei dem Empfohlenen Reduzieren von 10% alle 6 bis 8 Wochen von der jeweiligen Ausgangsdosis unnötig erheblich verlängert und erschwert.
Nicht-Wissen ist keine Entschuldigung für ein zu schnelles Vorgehen beim Absetzen eines Antidepressivum und auch nicht für unnötige Verschreibungen von Antidepressiva und Überdosierung von »SSRI/SNRI-Antidepressiva«.
Die Fakten sind bekannt, jeder kann sich dieses Wissen aneignen und im Interesse und zum Wohlbefinden jedes Patienten wäre das wünschenswert.
Fußnoten
1., 9., 10. »www.survivingantidepressants.org
2. https://www.thestreetspirit.org/August2005/interview.htm
3. ZEITmagazin Nr. 25/2016, Julia Friedrichs und Thorsten Padberg »Depressionen: Aus dem Schatten ans Licht«
4., 5., 6., 7., 8. »Anti-Aging News Spezial 01/2010 – Serotonin:Neues« von Alexander Römmler
Aloha

 © Meyer, Wilson, Sagrati, ET AL. | Quelle:
© Meyer, Wilson, Sagrati, ET AL. | Quelle: 

