Eine neue Übersichtsstudie aus dem Jahr 2018 zeigt, dass die Häufigkeit, Dauer und Schwere von Antidepressivaentzugssymptomen bisher deutlich unterschätzt wurde und die bisherigen Behandlungsleitlinien nicht ausreichend sind. Die Studie konnte zeigen, dass Entzugssymptome beim Reduzieren und Absetzen von Antidepressiva durchschnittlich bei 56 % der Patienten auftreten; bei 46 % davon sind die Symptome schwerwiegend. Je länger die Einnahme dauert, desto wahrscheinlicher treten Entzugssymptome auf.
Dr. James Davies von der University Roehampton, London und Professor John Read von der University East London untersuchten 24 Studien von 1990 bis heute mit einer Gesamtteilnehmerzahl von über 4.000 Patienten, hauptsächlich aus den USA und Großbritannien. Adäquat berücksichtigt wurden auch die größten Untersuchungen per Betroffenenbefragungen, kontrollierte Studien wurden ein- sowie Studien mit Interessenkonflikten ausgeschlossen [1] (siehe Übersicht der untersuchten Studien).
Wichtigste Ergebnisse in der Übersicht
- Bei durchschnittlich 56% der Patienten traten beim Reduzieren und Absetzen von Antidepressiva Entzugssymptome auf,[2]
- bei 46% der Patienten waren diese schwerwiegend.[3]
- Je länger die Einnahme dauert, desto wahrscheinlicher treten Entzugssymptome auf.[4]
- Die Zahl der Langzeiteinnahmen steigt. Etwa 50% der Betroffenen nahmen Antidepressiva mindestens 2 Jahre lang ein.[22, 23, 24, 25]
- Entzugserscheinungen können Wochen, Monate, schlimmstenfalls sogar Jahre anhalten.
- 30% aller Befragten konnten auf unbestimmte Zeit ihrer Arbeit wegen der Entzugserscheinungen nicht mehr nachgehen.
- Mehrere Patientenerhebungen zeigten wenig ärztliche Unterstützung trotz häufiger schwerer Entzugssymptome.
- Die Behandlungsleitlinien in den USA und England sind nicht ausreichend und müssen überarbeitet werden. Das gilt auch für die deutschen Behandlungsleitlinien.
Der folgende Beitrag Absetzen von Antidepressiva und Neuroleptika: Überfällige ärztliche Hilfen über die Übersichtsarbeit von Davies und Read ist in der Ausgabe 12/2019 der Fachzeitschrift NeuroTransmitter des BVDN (Berufsverband deutscher Nervenärzte) erschienen. Verfasst wurde er von den Autoren
Markus Kaufmann
Dipl.-Sozialpädagoge (FH)
Mitglied im Fachausschuss Psychopharmaka der DGSP
Peter Lehmann Dipl.-Pädagoge, Dr. phil. h.c.
Bis 2010 langjähriges Vorstandsmitglied im Europäischen Netzwerk von Psychiatriebetroffenen
Ich habe den Beitrag vollständig übernommen, mit Ausnahme des Abschnitts über Neuroleptika, da diese nicht Thematik dieses Blogs sind. Zum besseren Verständnis habe ich Fachbegriffe erklärt.
Die komplette Ausgabe des NeuroTransmitters 12/2019 gibt es hier als PDF (Beitrag ab Seite 18)
Absetzen von Antidepressiva und Neuroleptika: Überfällige ärztliche Hilfen
Das Absetzen von Psychopharmaka ist ein schwieriges Thema, sowohl für Ärzte als auch für Patienten. In diesem Beitrag wird dafür plädiert,
- vorsichtig mit der Erstverordnung zu sein,
- Patienten beim Absetzen zur Seite zu stehen und
- die Erfahrungen Psychiatriebetroffener zu berücksichtigen.
Schon in den 1960er-Jahren berichteten Psychiater, allen voran Prof. Dr. Rudolf Degkwitz, DGPN-Präsident 1971/1972, von teilweise extrem belastenden Entzugssymptomen bei Antidepressiva und »Neuroleptika« – dies blieb ein halbes Jahrhundert lang allerdings folgenlos.
Erst 2016 entstand mit der von der Berliner Organisation Psychiatrieerfahrener und Psychiatriebetroffener (BOPP) einberufenen Expertenrunde zur Entwicklung eines Curriculums zum kompetenten Begleiten beim Reduzieren beziehungsweise Absetzen von Psychopharmaka (Psychexit) eine fächerübergreifende, konsensorientierte und Betroffene nicht weiterhin ausgrenzende Diskussion. Diese Diskussion wurde im Symposium Ein neuer Umgang mit Absetz- und Entzugsproblemen bei Antidepressiva und Neuroleptika (geleitet von den DGPPN-Präsidenten Prof. Dr. Andreas Heinz und Dr. Peter Lehmann) beim DGPPN-Kongress 2018 in Berlin weitergeführt.
Viele Fragen bestehen weiterhin.
- Wie findet man zuverlässige Informationen zum risikoarmen Reduzieren und Absetzen von Psychopharmaka?
- Wie lässt sich Schulungsmaterial für Ärzte, Heilpraktiker, Pflegekräfte, Psychotherapeuten, Sozialarbeiter, Selbsthilfegruppen, Patienten und Angehörige erstellen und verbreiten?
- Wie finden Patienten kompetente Ärzte, wo stationäre oder ambulante Möglichkeiten der Unterstützung?
- Können sie bei Absetz- und Entzugsproblemen kurzfristig und niederschwellig stationär aufgenommen werden?
Entzugsproblematik beim Absetzen von Antidepressiva
In der Übersichtsarbeit über Antidepressivaentzugssymptome von Davies und Read wurden auch die größten Untersuchungen per Betroffenenbefragungen adäquat berücksichtigt, kontrollierte Studien ein- sowie Studien mit Interessenskonflikten ausgeschlossen [1]. Es konnte gezeigt werden, dass Entzugssymptome beim Reduzieren und Absetzen von Antidepressiva bei durchschnittlich 56% der Patienten auftreten; bei 46% davon sind die Symptome schwerwiegend.
Je länger die Einnahme dauert, desto wahrscheinlicher treten Entzugssymptome auf [2, 3, 4].
Bei einer Befragung von 752 Antidepressivanutzern, wovon die allermeisten das Medikament mindestens ein oder zwei Jahre einnahmen, versuchten 36% abzusetzen, scheiterten aber [5]. In einer anderen Befragung unter langjährigen Anwendern von Psychopharmaka, vor allem Antidepressiva, konnten nur 54% das Medikament komplett absetzen [6].
Das Review von Henssler et al. kommt zu dem Ergebnis, dass kontrollierte und qualitativ hochwertige Studien einen vorrangig selbstlimitierenden Verlauf milder Symptomatik nahelegen
[7].
Übersehen wurde dabei, dass kontrollierte Studien nur kurze Therapiezeiträume von fast ausschließlich maximal sechs Monaten, überwiegend nur über drei Monate umfassen [8, 9, 10, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20, 21]. Diese Zeiträume liegen in der Praxis unter der leitlinienbasierten Behandlungsempfehlung von mindestens vier- bis neunmonatiger Erhaltungstherapie nach einer Remission (vorübergehendes oder dauerhaftes Nachlassen von Krankheitssymptomen).
Auch steigen die Zahlen der Langzeiteinnahmen: Etwa die Hälfte der Betroffenen nahmen Antidepressiva mindestens zwei Jahre lang ein [22, 23, 24, 25]. Laut einer kontrollierten Studie bei Langzeiteinnahme von mindestens neun Monaten konnten nur 7% der Betroffenen ihr Antidepressivum absetzen [26].
Entzugserscheinungen können Wochen, Monate, schlimmstenfalls sogar Jahre anhalten [1, 27, 28]. Mehrere Patientenerhebungen zum Absetzen von Psychopharmaka – hauptsächlich Antidepressiva – zeigten wenig ärztliche Unterstützung trotz häufiger schwerer Entzugssymptome [6, 28, 29].
Die Entzüge sind so schlimm, dass ich nicht in der Lage bin, einfache Aufgaben auszuführen, wie eine Tasse Tee zu machen, geschweige denn das Haus zu verlassen. (…)
Es hat mein Leben, so wie ich es kannte, zerstört und machte mich unfähig, normal oder gesund zu funktionieren. (…)
Es ist weit schlimmer als alles, was ich erfahren habe, bevor ich das Medikament einnahm
berichten drei Betroffene von Antidepressivaentzugssymptomen. 30% aller Befragten dieser Untersuchung konnten auf unbestimmte Zeit ihrer Arbeit wegen der Entzugserscheinungen nicht mehr nachgehen [28].
Häufigkeit, Dauer und Schwere unterschätzt
Davies und Read zeigten in ihrem Review, dass die Leitlinien auch in den USA und England dringender Überarbeitung bedürfen, weil sie die Häufigkeit, Dauer und Schwere von Entzugssymptomen unterschätzen und damit wahrscheinlich zu weitverbreiteten Fehldiagnosen bei Entzugssymptomatiken, wie der Verwechslung mit einem Rezidiv (Wiederauftreten der ursprünglichen Erkrankung) oder einem Behandlungsfehler, beitragen sowie zu einer daraus folgenden verlängerten Einnahmedauer und zu immer höher werdenden Verordnungszahlen [1].
Viele Absetzsymptome sind physisch. Fehler beim Diagnostizieren können zu unnötigen Überweisungen und Untersuchungen führen, um ein ‚physisches‘ Problem zu identifizieren [30].
Auch in der in Deutschland gültigen S3-Leitlinie Unipolare Depression, deren Aktualisierung für 2020 geplant ist, wird das Tema der Entzugsproblematik bisher nachlässig in einem kleinen Absatz zum Absetzen der Medikation behandelt [31]. Dies erstaunt, weil die Leitlinie zwar die Übersichtsarbeit von Fava et al. zu »SSRI-Antidepressiva« kurz anspricht, aber nicht die dort gemachte Feststellung erwähnt, dass Entzugssymptome leicht als Rückfall fehldiagnostiziert werden können, weshalb sie sorgfältiger Untersuchung bedürfen [32].
Sie sagt auch nichts darüber, dass die Autoren für die Verwendung des Begriffs Entzugssymptome
statt Absetzsymptome
plädieren; letzterer Begriff werde der Schwere der potenziellen Symptomatiken nicht gerecht. Die S3-Leitlinie empfehlt bisher beim Absetzen in der Regel eine schrittweise Reduktion über einen Zeitraum von vier Wochen
[31].
Das kontrastiert mit Daten aus Studien und Empfehlungen, die ergeben, dass viele Betroffene oft mehrere bis viele Monate oder sogar länger als ein Jahr zum Absetzen benötigen, und ein längerer Absetzprozess mit weniger Entzugssymptomen verbunden ist, diese mildert oder ganz verhindern kann [6, 29, 33, 34, 35, 36, 37, 38, 39, 40].
Differenzialdiagnostik ist wichtig
Ohne Differenzialdiagnostik zwischen Entzugssymptomen vom Reduzieren oder Absetzen eines Antidepressivums und einem Rezidiv (Wiederauftreten) der depressiven Störung, der Angst- oder Zwangsstörung zu unterscheiden, bringt Patienten in die Gefahr, unnötig mit Antidepressiva weiterbehandelt zu werden und schlechtere Krankheitsprognosen mit sozialen Folgen zu bekommen.
Schon 1998 entwickelten Rosenbaum et al. zum Erkennen von Entzugssymptomen für die SSRI-Antidepressiva die Checkliste DESS (Discontinuation Emergent Signs and Symptoms) mit 43 überwiegend physischen, aber auch psychischen Symptomen [41, 42]. Auch Fava et al. plädieren für den Einsatz dieser Liste in der Praxis, um Veränderungen nach dem Reduzieren oder Absetzen zu erkennen und richtig zu deuten [32]. Die DESS-Checkliste ist auch auf Entzugssymptome anderer Antidepressivagruppen wie etwa trizyklische Antidepressiva, SNRI oder MAO-Hemmer anwendbar [43, 44, 45].
Chouinard und Chouinard unterscheiden drei Formen von SSRI- oder SNRI-Entzugssymptomen:
- Neu auftretende unspezifische und spezifische Entzugssymptome (
new withdrawal symptoms
) - Pharmakodynamische Gegenreaktion (
rebound
) mit wiederkehrenden ursprünglichen Krankheitssymptomen - Persistierende (fortbestehende, anhaltende) Entzugssymptome (
postwithdrawal persistent disorders
)
Diese drei Typen der Entzugsphänomene müssten von einem Rezidiv unterschieden werden, das nochmals in einen Rückfall und eine gänzlich neue Episode unterteilt werde. Voraussetzung für die Diagnose bei allen drei Formen von Entzugssymptomen sei die Einnahme des Antidepressivums über mindestens sechs Monate [46]. Laut DSM-5 kann das Antidepressivum-Diskontinuität-Syndrom (»SSRI-Absetzsyndrom«) schon ab einmonatiger Einnahme diagnostiziert werden und befindet sich dort in der Kategorie der medikamenteninduzierten Bewegungsstörungen und anderer unerwünschter Anwendungswirkungen von Medikamenten [47, 48].
Ein weiteres diagnostisches Kriterium für neu auftretende Entzugssymptome sei zum Beispiel mindestens ein neues unspezifisches Symptom wie Schlafstörungen, Übelkeit, Tremor (unwillkürliches Muskelzittern), Agitation (starke innere Unruhe, Rastlosigkeit) oder Depression, die auch beim Absetzen vieler anderer psychoaktiver Arzneimittel auftreten. Merkmale SSRI-/SNRI-spezifischer Entzugssymptome sind zum Beispiel (mindestens zwei Symptome, jedes davon aus einem anderen der folgenden sieben Bereiche):
- Grippeähnliche Beschwerden (allgemein)
- Tachykardie (Herzrasen, kardiovaskulär, Herz und Gefäße betreffend)
- Durchfall (gastrointestinal)
- Myalgien (Muskelschmerzen, neuromuskulär)
- Parästhesien (anomale Körperempfindungen, sensorisch, wie Kribbeln, Taubheit der Glieder)
- Gedächtnisstörungen (kognitiv)
- Genitale Hypersensitivität (sexuell)
Unter anderem sei ein Kriterium für Rebound-Entzugssymptome die Rückkehr ursprünglicher Krankheitssymptome> wie etwa Angst, Panikattacken, Schlaflosigkeit oder Depression, und für persistierende (anhaltende, fortdauernde) Post-Entzugssymptome zum Beispiel Schlaflosigkeit, posttraumatischer Stress, Panikattacken, generalisierte Angststörung oder Depression. Diese Symptome können entweder neu sein, oder es treten schon bekannte Symptome mit größerer Intensität sowie zusätzliche Symptome auf [46].
Die Differenzierung zwischen einem Antidepressivum-Entzugssyndrom – möglicherweise auch durch Reduktionen ausgelöst – und einem Rezidiv psychischen Störung kann im Einzelfall schwierig sein. Ein wichtiges differenzialdiagnostisches Kriterium ist der zeitliche Zusammenhang. Entzugssymptome tauchen typischerweise innerhalb einiger Tage – aber auch später – nach dem Reduzieren oder Absetzen auf, auch bei graduellem (stufenweise, schrittweise) Reduzieren [32, 45].
Der Entzug von Antidepressiva verläuft in zwei Phasen: Die unmittelbare Entzugsphase besteht aus neuen und Reboundsymptomen, die innerhalb von 36 bis 96 Stunden nach dem Reduzieren oder Absetzen auftreten und bis zu sechs Wochen anhalten können. Dann folgt eine Post-Entzugsphase, die aus tardiven Rezeptoren-Supersensitivitätsstörungen (persistent postwithdrawal disorders
) besteht. Diese Phase beginnt sechs Wochen nach dem Absetzen, verschwindet selten spontan und kann bei Nicht-Wiedereinnahme mehrere Monate bis Jahre andauern[1, 27, 28, 46]. Das Verschwinden oder die deutliche Linderung von Symptomen kurz nach einer Reexposition (Wiedereinnahme des Medikaments) – meist innerhalb von 24 Stunden – ist ein weiterer Hinweis auf Entzugssymptome, ebenso
die klinisch signifikante Beeinträchtigung oder das Leid in sozialen, beruflichen, oder anderen wichtigen Funktionsbereichen, und dass die Symptome nicht aufgrund einer generellen Krankheit oder durch eine andere psychische Störung oder anderen Substanzgebrauch begründet sind [30, 46].
Von den Initiativen Psychiatriebetroffener lernen
Patienten werden angehalten, nicht ohne ärztliche Begleitung abzusetzen. Aber es ist schwierig, kompetente ärztliche Begleitung zu finden, wenn man etwa Rezepte für Ausschleichstreifen oder Rezepturen für kleinschrittiges Reduzieren braucht, Anleitung zum Absetzen von Kombinationen benötigt oder sich generell überfordert glaubt [101, 102].
Hinzu kommt, dass Ärzte sogar als Risikofaktor gelten, aufgrund ungenügenden Wissens über Entzugssymptome und risikominderndes Reduzieren beziehungsweise Absetzen sowie Fehlinformationen seitens der Pharmaindustrie[6, 103].
Ob man mit oder gegen ärztlichen Rat absetzt, sei für einen erfolgreichen Absetzprozess unerheblich, ergab eine vom britischen Gesundheitsministerium finanzierte Studie nach 250 Interviews mit Patienten, die erfolgreich Psychopharmaka abgesetzt hatten [104, 105].
Wichtige Faktoren beim Absetzen sind
- ein langsames Reduzieren,
- eine stabile psychische Verfassung,
- keine aktuellen Stressoren,
- eine ruhige Umgebung,
- Geduld und Achtsamkeit,
- eine verantwortungsbewusste Einstellung beim Patienten,
- ein unterstützendes Umfeld,
- kompetente Ärzte und Therapeuten,
- geeignete Hilfemaßnahmen und erreichbare Helfer,
- eine unterstützende Selbsthilfegruppe (auch im Internet)
- und eine Vertrauensperson [106].
Statt kustodialer (klassisch-psychiatrischer) Haltung und einer Fortsetzung des Expertenmonologs ist die Einbeziehung des Erfahrungswissens Psychiatriebetroffener erwünscht [107, 108].
Empfehlungen aus der Erfahrung
Absetzerfahrene Psychiatriebetroffene und Helfer empfehlen einen Krisen- oder Recoveryplan sowie eine psychosoziale Patientenverfügung, moderate körperliche Betätigung, Reflexion (etwa mithilfe eines Absetztagebuches), erfüllende Beschäftigung, gesunde Ernährung inklusive viel Flüssigkeit, Verzicht auf Alkohol und Aufputschmittel, Ermutigung, die Bereithaltung symptomlindernder Substanzen und Vertrauen in die Selbstheilungskräfte [109, 110, 111, 112, 113, 114, 115, 116].
Das Überwinden möglicher Schlafstörungen spielt eine besondere Rolle. Sollten sie nicht mit Hausmitteln zu bewältigen sein, empfehlen Ärzte und Betroffene notfalls Benzodiazepine mit mittellanger Halbwertszeit – aufgrund des Suchtpotenzials nur kurzzeitig [117]. Spätestens wenn der Absetzprozess bewältigt ist, sollten sich die Betroffenen kritisch mit ihren Anteilen beim Entstehen der ursprünglichen Krisen auseinandersetzen [118, 119, 120, 121, 122, 123].
Sorgfältige Aufklärung nötig
Um den oft realitätsfernen Vorstellungen bei allen Beteiligten und der Nonchalance (Unbekümmertheit), der Schulpsychiatrie etwas entgegenzusetzen, lud BOP&P von 2016 bis 2019 vier Expertenrunden ein. Gemeinsam wurde ein Curriculum Psychexit – Kompetente Hilfe beim Absetzen von Antidepressiva und Neuroleptika entwickelt [124, 125, 126, 127].
Inzwischen sind auch einzelne schulmedizinisch orientierte Psychiater initiativ geworden:
Patienten sollten über das Risiko von Abhängigkeit und nach dem Absetzen auftretenden Reboundeffekten aufgeklärt werden, bevor sie sich für ein Antidepressivum entscheiden,
so Bschor, Mitautor der S3-Leitlinie Unipolare Depression [128]. Psychiater einiger Kliniken in Rheinland-Pfalz warnen in Aufklärungsbroschüren deutlich vor dem Risiko körperlicher Abhängigkeit bei Antidepressiva [129].
[…]
Offene Fragen und gute Informationsquellen
Vieles bleibt noch offen:
- Wo findet man stationäre Unterstützung beim Absetzen?
- Wie erhalten Betroffene über einen langen Zeitraum die Möglichkeit, niederschwellig und kurzfristig aufgenommen zu werden?
- Kann eine Datei mit Adressen von Ärzten und sonstigen Berufsgruppen entwickelt werden, die nutzerorientiert das Absetzen unterstützen [132]?
Bisher ist das Gros der Patienten nicht informiert über die sehr häufige Entzugssymptomatik bei Antidepressiva und Neuroleptika,
- es gibt keine Diagnosen
Antidepressivaabhängigkeit
oderNeuroleptikaabhängigkeit
. - Das
Antidepressiva-Diskontinuitäts-Syndrom
steht zwar im DSM 5, aber nicht im ICD 10. Entzugssymptome können somit nicht richtig kodiert werden, - es gibt keine finanzielle Kompensation,
- keine Rehabilitationsangebote,
- nahezu kein Konzept einer (teil-)stationären niederschwelligen Aufnahme bei Entzugssymptomen und
- kaum im Absetzen erfahrene Ärzte.
Für Hilfesuchende sind seriöse Informationsquellen im Internet von großem Wert[133]. Hervorzuheben ist das Antidepressiva-Forum Deutschland, das über Abhängigkeit und unerwünschte Psychopharmakawirkungen aufklärt und Erfahrungsaustausch beim Absetzen anbietet, wenn Betroffene bei ihren Ärzten auf Unverständnis stoßen [134].
Fazit
Wenn Ärzte Antidepressiva und Neuroleptika verordnen, ohne auf mögliche Entzugssymptome beim Reduzieren oder Absetzen hinzuweisen, verstoßen sie gegen das Patientenrechtegesetz (§ 630e BGB) sowie gegen die Behandlungsleitlinien und machen sich zivil- und strafrechtlich angreifbar. Hersteller informieren grob fahrlässig über potenzielle Entzugssymptome mit dem Ergebnis, dass viele Ärzte sowie Patienten viel zu schnell absetzen, Entzugsphänomene mit Rückfällen verwechseln und Psychopharmaka erneut verordnen beziehungsweise einnehmen, statt mit geeigneten Hilfen die Entzugserscheinungen zu überwinden.
Nötig sind:
- die Anwendung einer Differenzialdiagnostik, um Entzugsphänomene von Symptomen der ursprünglichen psychischen Problematik zu unterscheiden,
- Informationen über risikomindernde Maßnahmen beim Reduzieren und Absetzen zu vermitteln sowie
- geeignete Formen ambulanter, teilstationärer und stationärer Unterstützung.
Literatur: www.springermedizin.de/neurotransmitter
Kommentar des Webautors:
Es ist erstaunlich, dass dieser Beitrag in einer Fachzeitschrift des Bundesverbandes deutscher Nervenärzte publiziert wurde. Wurde bisher von Seiten der Psychiatrie und selbst den Selbsthilfeorganisationen alles geleugnet, was auch nur im Entferntesten mit Antidepressiva und Entzugssymptome zu tun hatte, bisher wurde dies als Absetzsyndrom bezeichnet, richtig wäre tatsächlich, dass Antidepressiva körperlich abhängig machen.
Als Betroffener kann ich diesem Beitrag in allen Punkten zustimmen. Die Autoren haben die Problematik klar benannt und auch aufgezeigt woran es mangelt. Insbesondere die offenen Fragen müssen endlich geklärt werden, Ärzte müssen geschult werden, Patienten vor Verschreibung eines Antidepressivum umfassend aufgeklärt werden, am sinnvollsten mit dem erwähnten Aufklärungsbogen und es müssen geeignete Formen zur Behandlung und Unterstützung gefunden werden.
Die DGSP (Deutsche Gesellschaft für Soziale Psychiatrie) hat kürzlich ein wichtiges Positionspapier veröffentlicht, in dem die Annahmen über Antidepressiva den wissenschaftlichen Fakten gegenübergestellt werden. Als Ergebnis hat der Vorstand der DGSP dazu ein Papier erstellt, in dem ein Umdenken über die Behandlung mit Antidepressiva gefordert wird. Die Forderungen richten sich an die Gesundheitspolitik, Krankenkassen, Leistungsträger und deren Fachverbände.
Leider musste ich feststellen, dass bisher weder die Deutsche DepressionsLiga e. V. (DDL) noch die »Stiftung Deutsche Depressionshilfe« (DDH) (auch bekannt als »Bündnis gegen Depression«) als die beiden einflussreichsten und wichtigsten Selbsthilfeorganisationen für alle Menschen mit Depressionen, dieses Positionspapier in ihren Publikationen bzw. auf ihren Websites erwähnen.
Beide Organisationen nehmen für sich in Anspruch die Interessen aller Menschen mit Depressionen in der Öffentlichkeit und gegenüber der Politik zu vertreten, so wie das die DGSP tut. Meiner Meinung nach kommen diese beiden Selbsthilfeorganisationen ihrer Verpflichtung zum Wohle von Betroffenen zu handeln nicht nach und sie werden ihren Ansprüchen auch nicht gerecht, wenn sie dieses wichtige Positionspapier Betroffenen und deren Angehörigen vorenthalten und diese nicht darüber informieren.
Leider passt dies zum Gesamtbild der beiden Selbsthilfeorganisationen, die in ihren Publikationen und auf ihren Websites nicht über die Risiken und Nebenwirkungen, wie das erwähnte hohe Abhängigkeitspotenzial, das erhöhte Suizidrisiko oder die geringe Wirksamkeit von Antidepressiva aufklären und gleichzeitig Antidepressiva als gut wirksame
und nebenwirkungsarme
Behandlungsmethode empfehlen, das ist verantwortungslos.
Beide Selbsthilfeorganisationen halten an den im Positionspapier der DGSP aufgelisteten und wissenschaftlich widerlegten Annahmen fest und propagieren diese als erwiesene Tatsachen.
Das verwundert wenig, wenn man weiß, dass der Begründer der »Stiftung Deutsche Depressionshilfe«, unter der sich das »Bündnis gegen Depression« und auch die DDL vereint, nachweislich mit der Pharmaindustrie zusammenarbeitet, diese berät und Vorträge für sie hält und dafür Honorare erhält u.a. von der Firma Lundbeck, Hersteller von Cipralex, (siehe https://correctiv.org/recherchen/euros-fuer-aerzte/datenbank/empfaenger/ulrich-hegerl-/), einem der meist verschriebenen SSRI-Antidepressiva weltweit. Noch immer ist Herr Hegerl in den Medien, auch den öffentlich-rechtlichen TV-und Rundfunkanstalten, als Experte
sehr präsent, er taucht in fast allen Beiträgen auf, in denen es um Depressionen geht und darf dort weiter die falschen Annahmen über Depressionen und Antidepressiva als Tatsachen präsentieren und verbreiten.
Von dieser Seite ist also keine Hilfe zu erwarten, solange die Selbsthilfeorganisationen nichts weiter sind als Lobbyorganisationen der Pharmaindustrie und das wird sich leider auch nicht ändern.
Bemerkenswert ist, dass selbst die Psychiater und Ärzte, die Antidepressiva verschreiben, kaum Vertrauen in diese haben, das zeigt eine Studie.
Laut einer Studie von Mendel und Kollegen aus dem Jahr 2010 würden nur 40% aller Psychiater Antidepressiva selbst einnehmen, die sie leichtfertig und oft ohne auf deren Risiken und Nebenwirkungen hinzuweisen ihren Patienten verordnen. Das bedeutet, dass die Mehrzahl der Psychiater Antidepressiva zur Behandlung empfehlen, von denen Sie selbst nicht überzeugt sind, dass diese ihren Patienten helfen und nicht schaden werden und das die meisten Psychiater*innen auf die Frage von ihren Patienten Was würden Sie an meiner Stelle tun?
, diese anlügen, das zeigt die folgende Grafik (linkes Diagramm):
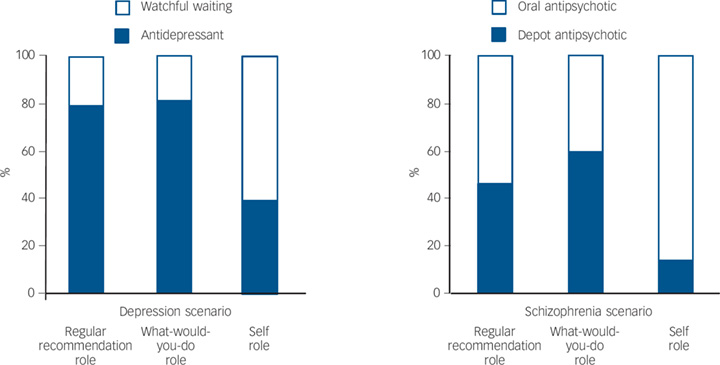
© Cambridge University Press: 02 January 2018
- 1. Säule zeigt, die reguläre Empfehlung, die sie einem Patienten geben würden, wenn sie der behandelnde Arzt wären. (regular recommendation role)
- 2. Säule zeigt, was Psychiater ihren Patienten empfehlen würden, wenn diese sie fragen würden, was sie an ihrer Stelle tun würden. (what-would-you-do role)
- 3. Säule zeigt, was sie selbst tun würden, wenn sie Depressionen hätten. (self-role)
Bei den Antipsychotika (rechtes Diagramm) ist das Vertrauen mit unter 20% noch geringer.
Aloha
Fußnoten
1. Davies J, Read J. A systematic review into the incidence, severity and duration of antidepressant withdrawal efects: Are guidelines evidence-based? Addict Behav. 2019;97:111-21.
2. Read J et al. Adverse emotional and interpersonal efects reported by 1829 New Zealanders while taking antidepressants. Psychiatry Res. 2014;216:67-73.
3. Read J et al. The interpersonal adverse effects reported by 1008 users of antidepressants; and the incremental impact of polypharmacy. Psychiatry Res. 2017;256:423-27.
4. Read J, Williams J. Adverse efects of antidepressants reported by a large international cohort: Emotional blunting, suicidality, and withdrawal efects. Curr Drug Saf. 2018;13:176-86.
5. Read J et al. Staying on, and coming of, antidepressants: The experiences of 752 UK adults. Addict Behav. 2019;88:82-5.
6. Ostrow L et al. Discontinuing psychiatric medications: A survey of long-term users. Psychiatr Serv. 2017;68:1232-38.
7. Henssler J et al. Antidepressant withdrawal and rebound phenomena – a systematic review. Dtsch Arztebl Int 2019;116:355-61.
8. Zajecka J et al. Safety of abrupt discontinuation of fuoxetine: A randomized, placebocontrolled study. J Clin Psychopharmacol. 1998;18:193-7.
9. Allgulander C et al. Prevention of relapse in generalized anxiety disorder by escitalopram treatment. Int J Neuropsychopharmacol. 2006;9:495-505.
10. Markowitz JS et al. An assessment of selective serotonin reuptake inhibitor discontinuation symptoms with citalopram. Int Clin Psychopharmacol. 2000;15:329-33.
11. Montgomery SA et al. A 24-week randomized, double-blind, placebo-controlled study of escitalopram for the prevention of generalized social anxiety disorder. J Clin Psychiatry. 2005;66:1270-8.
12. Ninan PT et al. Incidence and timing of taper/posttherapy-emergent adverse events following discontinuation of desvenlafaxine 50 mg/d in patients with major depressive disorder. Prim Care Companion CNS Disord. 2015;17(1). doi: 10.4088/PCC.14m01715.
13. Goodwin GM et al. Agomelatine Study Group. Agomelatine prevents relapse in patients with major depressive disorder without evidence of a discontinuation syndrome: A 24-week randomized, double-blind, placebo-controlled trial. J Clin Psychiatry. 2009;70:1128-37.
14. Stein DJ et al. Agomelatine prevents relapse in generalized anxiety disorder: a 6-month randomized, double-blind, placebo-controlled discontinuation study. J Clin Psychiatry. 2012;73:1002-8.
15. Montgomery SA et al. Absence of discontinuation symptoms with agomelatine and occurrence of discontinuation symptoms with paroxetine: A randomized, doubleblind, placebo-controlled discontinuation study. Int Clin Psychopharmacol. 2004;19:271-80.
16. Khan A et al. Abrupt discontinuation compared with a 1-week taper regimen in depressed outpatients treated for 24 weeks with desvenlafaxine 50 mg/d. J Clin Psychopharmacol. 2014;34:365-8.
17. Davidson JR et al. Duloxetine treatment for relapse prevention in adults with generalized anxiety disorder: A double-blind placebo-controlled trial. Eur Neuropsychopharmacol. 2008;18:673-81.
18. Hartford J et al. Duloxetine as an SNRI treatment for generalized anxiety disorder: Results from a placebo and active-controlled trial. Int Clin Psychopharmacol. 2007;22:16774.
19. Oehrberg S et al. Paroxetine in the treatment of panic disorder: A randomised, double-blind, placebo-controlled study. Br J Psychiatry. 1995;167:374-9.
20. Rosenbaum JF et al. Selective serotonin reuptake inhibitor discontinuation syndrome: A randomized clinical trial. Biol Psychiatry. 1998;44:77-87.
21. Hindmarch I et al. Abrupt and brief discontinuation of antidepressant treatment: Effects on cognitive function and psychomotor performance. Int Clin Psychopharmacol. 2000;15:305-18.
22. Johnson CF et al. Reviewing long-term antidepressants can reduce drug burden: A prospective observational cohort study. Br J Gen Pract. 2012;62e773-9.
23. Mojtabai R, Olfson M. National trends in long-term use of antidepressant medications: Results from the U.S. National Health and Nutrition Examination Survey. J Clin Psychiatry. 2014;75:169-77.
24. Huijbregts KM et al. Long-term and shortterm antidepressant use in general practice: Data from a large cohort in the Netherlands. Psychother Psychosom. 2017;86:362-9.
25. Verhaak PFM et al. What proportion of initially prescribed antidepressants is still being prescribed chronically after 5 years in general practice? A longitudinal cohort analysis. BMJ Open. 2019;9:e024051.
26. Eveleigh R et al. Withdrawal of unnecessary antidepressant medication: A randomised controlled trial in primary care. BJGP Open. 2017;1(4):bjgpopen17X101265. doi: 10.3399/ bjgpopen17X101265.
27. Belaise C et al. Patient online report of selective serotonin reuptake inhibitor-induced persistent postwithdrawal anxiety and mood disorders. Psychother Psychosom. 2012;81:386-8.
28. Davies J et al. Antidepressant withdrawal: A survey of patients’ experience by the AllParty Parliamentary Group for Prescribed Drug Dependence. [Internet] 2018 [cited 2019 Apr 2]. Available from: https:// prescribeddrug.org/wp-content/ uploads/2018/10/APPG-PDD-Survey-of-antidepressant-withdrawal-experiences. pdf.
29. Read J. Coping with coming of: Mind’s research into the experience of people trying to come of psychiatric drugs. London: Mind; 2005. p. 14. Available from: https:// d20wqiibvy9b23.cloudfront.net/resources/ resources/000/000/648/original/MIND_ Coming_Of_Drugs.pdf?1468799387.
30. Haddad PM, Anderson IM. Recognising and managing antidepressant discontinuation symptoms. Adv Psychiatr Treat [Internet] 2007 [cited 2019 Apr 2];13;447-57. Available from: https://citeseerx.ist.psu.edu/viewdoc/ download?doi=10.1.1.692.9957&rep=rep1&t ype=pdf.
31. Schneider F et al, editors. S3-Leitlinie/Nationale VersorgungsLeitlinie Unipolare Depression. 2nd ed. Berlin: Springer; 2017. p. 280.
32. Fava GA et al. Withdrawal symptoms after selective serotonin reuptake inhibitor discontinuation: A systematic review. Psychother Psychosom. 2015;84:72-81.
33. Groot PC, van Os J. Antidepressant tapering strips to help people come of medication more safely, Psychosis [Internet]. 2018 [cited 2019 Apr 2];10:142-5. Available from: https:// www.tandfonline.com/doi/full/10.1080/175 22439.2018.1469163.
34. van Gefen EC et al. Discontinuation symptoms in users of selective serotonin reuptake inhibitors in clinical practice: Tapering versus abrupt discontinuation. Eur J Clin Pharmacol. 2005;61:303-7.
35. Phelps J. Tapering antidepressants: Is 3 months slow enough? Med Hypotheses. 2011;77:1006-8.
36. Greden JF. Antidepressant maintenance medications: When to discontinue and how to stop. J Clin Psychiatry. 1993;54:39-45.
37. Horowitz MA, Taylor D. Tapering of SSRI treatment to mitigate withdrawal symptoms. Lancet Psychiatry [Internet]. 2019 Mar [cited 2019 Apr 2]. Available from: https:// www.researchgate.net/publication/ 331536573_Tapering_of_SSRI_treatment_ to_mitigate_withdrawal_symptoms.
38. Breggin PR. Psychiatric drug withdrawal: A guide for prescribers, therapists, patients, and their families. New York: Springer; 2013. p. 310.
39. Maixner SM, Greden JF. Extended antidepressant maintenance and discontinuation syndromes. Depress. Anxiety. 1998;8(Suppl 1):43-53.
40. Read J et al. Staying on, and coming of, antidepressants: The experiences of 752 UK adults. Addict Behav. 2019;88:82-5.
41. Rosenbaum JF et al. Selective serotonin reuptake inhibitor discontinuation syndrome: A randomized clinical trial. Biol Psychiatry. 1998;44:77-87.
42. Hulpgids. Discontinuation-Emergent Signs and Symptoms (DESS) Scale [Internet]. 2010 Dec 23 [cited 2019 Apr 2]. Available from: https://hulpgids.nl/assets/fles/pdf/DESS. pdf.
43. Dilsaver SC. Monoamine oxidase inhibitor withdrawal phenomena: Symptoms and pathophysiology. Acta Psychiatr Scand. 1988;78:1-7.
44. Raja S et al. Withdrawal efects of tricyclic antidepressants and their management. Journal of Global Trends in Pharmaceutical Sciences. 2011;2:336-49.
45. Fava GA et al. Withdrawal symptoms after serotonin-noradrenaline reuptake inhibitor discontinuation: Systematic review. Psychother Psychosom. 2018;87:195-203.
46. Chouinard G, Chouinard VA. New classifcation of selective serotonin reuptake inhibitor withdrawal. Psychother Psychosom.
101.User Research Centre, Dep. Psychiatry and Psychology, Maastricht UMC. TaperingStrips. Maastricht: Universität Maastricht; [Internet] April 2019 [cited 2019 Jul 2]. Available from: https://www.taperingstrip. de.
102.Schlimme JE et al. Medikamentenreduktion und Genesung von Psychosen. Köln: Psychiatrieverlag; 2018. p. 282. 103.Rufer M. Angst machen – Angst nehmen. Beim Absetzwunsch wird die Meinung der Ärzte zur Gefahr. In: Lehmann P, editor. Psychopharmaka absetzen. 5th ed. Berlin/ Shrewsbury: Antipsychiatrieverlag; 2019. p. 221-35.
104.Read J. Coping with coming of: Mind´s research into the experience of people trying to come of psychiatric drugs. London: Mind; 2005. 14 p. Available from: https:// d20wqiibvy9b23.cloudfront.net/resources/ resources/000/000/648/original/MIND_ Coming_Of_Drugs.pdf?1468799387.
105.Wallcraft J. Betrofenenkontrollierte Forschung zur Untermauerung alternativer Ansätze. Die Rolle von Forschung im psychosozialen System. In: Lehmann P, Stastny P, editors. Statt Psychiatrie 2. Berlin/Eugene/ Shrewsbury: Antipsychiatrieverlag; 2007. p. 358-68.
106.Lehmann P. Zusammenfassung und spezielle Aspekte beim Absetzen psychiatrischer Psychopharmaka. In: Lehmann P, editor. Psychopharmaka absetzen. 5th ed. Berlin/ Shrewsbury: Antipsychiatrieverlag; 2019. p. 323-65.
107. Peeck G et al. Ergebnis der Umfrage unter den Mitgliedern des Bundesverbandes Psychiatrieerfahrener zur Qualität der psychiatrischen Versorgung. In: Sozialpsychiatrische Informationen. 1995;25(4):30-4. Reprinted in: Mitgliederrundbrief des Bundesverbands Psychiatrie-Erfahrener, 1996(1):8-12. Available from: https://www. antipsychiatrieverlag.de/artikel/reform/ umfrage.htm.
108.Bairaktaris K. Praised to the honored. In: Bairaktaris K, editor. Proceedings of the European Congress against Discrimination and Stigma, for User-Orientated Reforms in Psychiatry and the Right to Alternatives. Thessaloniki: Aristotle University of Thessaloniki; 2010. p. 57-61. Deutsche Übersetzung in: Verhaltenstherapie und psychosoziale Praxis. 2011;43:382-3. Available from: https:// www.peter-lehmann.de/document/ bairaktaris-rede.pdf.
109.Christoph A et al. Das Leben wieder in den Grif bekommen. Bern: Universitäre Psychiatrische Dienste; 2009. 131 p. Available from: https://www.pfege-in-der-psychiatrie.eu/ fles/recovery/Theoriebuch_PDF_ swDrucker.pdf.
110. Lehmann P. PsychPaV – Psychosoziale Patientenverfügung. Eine Vorausverfügung gemäß StGB § 223 und BGB § 1901a. 2015, December 18 [Internet]. [cited 2019 Apr 9]. Available from: https://www. antipsychiatrieverlag.de/psychpav.htm.
111. Deutsche Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde e.V. Achtung der Selbstbestimmung und Anwendung von Zwang bei der Behandlung von psychisch erkrankten Menschen – Eine ethische Stellungnahme der DGPPN [Internet]. 2014 Sep 23 [cited 2019 Apr 9]. Available from: https://www. dgppn.de/presse/stellungnahmen/ stellungnahmen-2014/ethik.html#9
112. Ochsenknecht A. Die seelische Balance – Pfanzenheilkundliche Unterstützung bei psychischen Problemen und beim Entzug von Psychopharmaka. In: Kempker K, Lehmann P, editors. Statt Psychiatrie, Berlin: Antipsychiatrieverlag; 1991. p. 82-94.
113. John K. Absetzen und Entgiftung von Psychopharmaka aus naturheilkundlicher Sicht. In: Lehmann P, editor. Psychopharmaka absetzen – Erfolgreiches Absetzen von Neuroleptika, Antidepressiva, Phasenprophylaktika, Ritalin und Tranquilizern. 5th ed. Berlin/Shrewsbury: Antipsychiatrieverlag; 2019. p. 270-87.
114. Kempker K. Erfolg in Zahlen? In: Kempker K, editor. Flucht in die Wirklichkeit – Das Berliner Weglaufhaus. Berlin: Antipsychiatrieverlag; 1998. p. 270-9.
115. Zehentbauer J. Wer hat Angst vor dem Absetzen? Ärztliche Beratung und psychotherapeutische Gespräche beim Absetzen von Dämpfungs- und Beruhigungsmitteln. In: Lehmann P, editor. Psychopharmaka absetzen – Erfolgreiches Absetzen von Neuroleptika, Antidepressiva, Phasenprophylaktika, Ritalin und Tranquilizern. 5th ed. Berlin/ Shrewsbury: Antipsychiatrieverlag; 2019. p. 205-20.
116. Besati O. Widrigkeiten. In: Lehmann P, editor. Psychopharmaka absetzen – Erfolgreiches Absetzen von Neuroleptika, Antidepressiva, Phasenprophylaktika, Ritalin und Tranquilizern. 5th ed. Berlin/Shrewsbury: Antipsychiatrieverlag; 2019. p. 163-6.
117. Aderhold V et al. In: Lehmann P, Aderhold V, Rufer M, Zehentbauer J. Neue Antidepressiva, atypische Neuroleptika – Risiken, Placebo-Efekte, Niedrigdosierung und Alternativen. Mit einem Exkurs zur Wiederkehr des Elektroschocks. Berlin/Shrewsbury: Peter Lehmann Publishing; 2017. p. 304-17.
118. Boevink W. Ungeheuer aus der Vergangenheit. In: Lehmann P, editor. Psychopharmaka absetzen – Erfolgreiches Absetzen von Neuroleptika, Antidepressiva, Phasenprophylaktika, Ritalin und Tranquilizern. 5th ed. Berlin/Shrewsbury: Antipsychiatrieverlag; 2019. p. 107-11.
119. Lindner U. Ich laufe um mein Leben. Wie ich die Heilung meiner Depressionen erreichte. In: Lehmann P, editor. Psychopharmaka absetzen – Erfolgreiches Absetzen von Neuroleptika, Antidepressiva, Phasenprophylaktika, Ritalin und Tranquilizern. 5th ed. Berlin/ Shrewsbury: Antipsychiatrieverlag; 2019. p. 137-47.
120.Jesperson M. Zwischen Lobotomie und Antidepressiva. In: Lehmann P, editor. Psychopharmaka absetzen – Erfolgreiches Absetzen von Neuroleptika, Antidepressiva, Phasenprophylaktika, Ritalin und Tranquilizern. 5th ed. Berlin/Shrewsbury: Antipsychiatrieverlag; 2019. p. 80-2.
121. Bellion R. Nach dem Absetzen fangen die Schwierigkeiten erst an. In: Lehmann P, editor. Psychopharmaka absetzen – Erfolgreiches Absetzen von Neuroleptika, Antidepressiva, Phasenprophylaktika, Ritalin und Tranquilizern. 5th ed. Berlin/Shrewsbury: Antipsychiatrieverlag; 2019. p. 305-17.
122.Bellion R. Kompetentes und erfolgreiches Absetzen von Psychopharmaka in der Selbsthilfe. In: Berliner Organisation Psychiatrie-Erfahrener und Psychiatrie-Betrofener e.V. (BOP&P): Zweite Expertenrunde: PSYCHEXIT – Auf dem Weg zum Kompass »Kompetente Hilfe beim Absetzen von Antidepressiva und Neuroleptika«. Dokumentation. Berlin: BOP&P; 2017. p. 23-6. Available from: https://www.absetzen.info/reginabellion/.
123.Cohen O. Crashkurs in Psychiatrie. In: Lehmann P, editor. Psychopharmaka absetzen – Erfolgreiches Absetzen von Neuroleptika, Antidepressiva, Phasenprophylaktika, Ritalin und Tranquilizern. 5th ed. Berlin/ Shrewsbury: Antipsychiatrieverlag; 2019. p. 123-9.
124.Lehmann P. 65 Jahre nonchalantes Wegschauen – Diskussion um die unterlassene Hilfe beim selbstbestimmten Absetzen psychiatrischer Psychopharmaka im historischen Rückblick. Powerpoint-Vortrag bei der Tagung »Psychose-Begleitung und Neuroleptika« der Deutschen Gesellschaft für Soziale Psychiatrie e.V., Bad Honnef, 2016, June 3 [Internet]. [cited 2019 Apr 9]. Available from: https://bit.do/wegschauen.
125.Berliner Organisation Psychiatrie-Erfahrener und Psychiatrie-Betrofener e.V. (BOP&P), editors. PSYCHEXIT – Auf dem Weg zum Curriculum »Kompetente Hilfe beim Absetzen von Antidepressiva und Neuroleptika«. Expertenrunde. Berlin: BOP&P; 2016. p. 32. Available from: https://bit.do/ psychexit1.
126.Berliner Organisation Psychiatrie-Erfahrener und Psychiatrie-Betrofener e.V. (BOP&P), editors. Zweite Expertenrunde: PSYCHEXIT – Auf dem Weg zum Kompass »Kompetente Hilfe beim Absetzen von Antidepressiva und Neuroleptika«. Dokumentation. Berlin: BOP&P; 2017. p. 32. Available from: https://bit.do/psychexit-2.
127. Berliner Organisation Psychiatrie-Erfahrener und Psychiatrie-Betrofener e.V.

 © 2019 BVDN | NeuroTransmitter Ausgabe 12/2019
© 2019 BVDN | NeuroTransmitter Ausgabe 12/2019 

