In diesem Beitrag erfährst Du alles Wissenswerte über die (neuro)biologischen Funktionen von Serotonin, wie »SSRI/SNRI-Antidepressiva« diese massiv negativ beeinflussen können und es so zu einem »Serotonin-Defizit-Syndrom« kommen kann, wie man dieses diagnostizieren und behandeln kann. Die meisten Nebenwirkungen und auch das hohe Abhängigkeitspotenzial sind darauf zurückzuführen, dass diese Medikamente insbesondere bei Langzeiteinnahme (länger als ein halbes Jahr) den Serotoninspiegel im menschlichen Körper stark senken. Kaum ein Psychiater oder Hausarzt kennt das »Serotonin-Defizit-Syndrom« und weiß auch nicht, wie man dieses diagnostiziert und behandelt.
Zuletzt aktualisiert am 12.03.2023
Um zu verstehen, wie »SSRI/SNRI-Antidepressiva« (auch »moderne Antidepressiva« genannt) den Serotoningehalt im menschlichen Körper beeinflussen, ist es wichtig zu wissen:
- Was Serotonin ist?
- Wo Serotonin im Körper gebildet wird und
- Welche (neuro)biologischen Funktionen Serotonin im menschlichen Körper übernimmt?
(Neuro)biologische Funktionen von Serotonin
Dr. Alexander Römmler, Endokrinologe und Anti-Aging-Experte, hat in seinem Buch Hormone – Leitfaden für die Anti-Aging Sprechstunde und zahlreichen weiteren Publikationen die (neuro)biologischen Funktionen von Serotonin im menschlichen Körper erklärt. Serotonin kommt einerseits als »Neurotransmitter« im »zentralen Nervensystem« (ZNS), andererseits als »Hormon« im »peripheren System« (PS), also im Körper (im Körpergewebe und Blut) vor und ist dort für zahlreiche klinisch relevante Funktionen zuständig, wie Steuerung der Emotionalität, Schlafregulation (ZNS) oder Wundheilung und Blutgerinnung (PS). Es kann die »Blut-Hirn-Schranke« nicht überwinden. Daher existieren Produktionsorte, sowohl im »zentralen Nervensystem« als auch im »peripheren System« (z.B. im Körpergewebe, Blut), die unabhängig voneinander reguliert werden und einzeln oder gemeinsam gestört sein können.1
Serotonin zählt zu den wichtigsten Neurotransmittern im Gehirn. Es wird aus der Aminosäure Tryptophan über 5-Hydroxytryptophan (5-HTP) gebildet und einerseits bei Dunkelheit weiter in Melatonin umgewandelt.
Der größte Teil des Serotonins im Körper wird nicht im Gehirn, sondern im Magen-Darm-Trakt gebildet (bis zu 95%), wo es an der funktionellen Steuerung der Motorik (Motilität, die Bewegungsfähigkeit des Darms) maßgeblich mitwirkt. Es sorgt dafür, dass der Speisebrei im Darm weitertransportiert wird. Ist im Darm zu wenig Serotonin vorhanden, verbleibt der Speisebrei länger im Verdauungstrakt, was zu vermehrter Bildung von Gasen führt, die Blähungen, Verstopfung und Krämpfe auslösen können (Symptome eines »Reizdarms«).
Serotonin wird vom Magen-Darm-Trakt ins Blut transportiert und in verschiedenen Zellen aktiv gespeichert, insbesondere in »Thrombozyten« (Blutplättchen, die kleinsten Zellen des Blutes), deren Aggregationsverhalten durch Serotonin beeinflusst wird.
Weitere Funktionen im »peripheren Bereich« sind:
- Wundheilung
- Blutgerinnung
- Leber- und Herzfunktionen
Funktionen im »zentralen Nervensystem« sind u. a.:
- die Schlafregulation
- Schmerzempfinden
- Steuerung der Emotionalität
- Kognition (Gedächtnis, Konzentration, Erinnerung)
- Regulation der Körpertemperatur
- Appetit und Sättigung
Quelle: »Hormone – Leitfaden für die Anti-Aging Sprechstunde«, Serotonin-Defizit-Syndrom – eine praxisrelevante Entität von Alexander Römmler
Bestimmte Ursachen können zu einem Serotoninmangel führen, der zahlreiche Beschwerden und gesundheitliche Schäden verursachen kann, dann spricht man von einem »Serotonin-Defizit-Syndrom«.
Risiken und Nebenwirkungen von »SSRI-Antidepressiva«
Häufige Ursache für ein »Serotonin-Defizit-Syndrom« kann auch die Einnahme »moderner Antidepressiva« sein.2 Diese erhöhen zwar das Serotonin im Gehirn signifikant, wirken bei leichten und mittelschweren Depressionen aber kaum besser als ein »Placebo« (siehe Kirsch-Studie).
Gleichzeitig senken diese Medikamente den Serotoningehalt im restlichen Körper, wie dem »zentralen Nervensystem« und »peripheren System« (Gewebe, Blut) teilweise stark.3
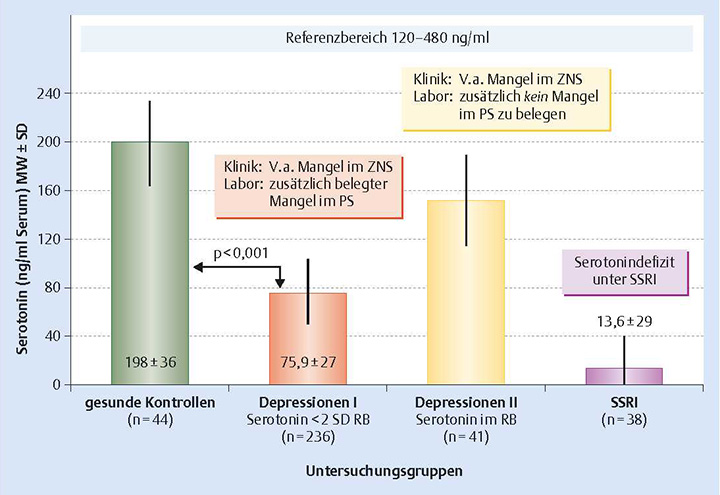
Die folgende Abbildung zeigt den Gehalt von Serotonin im Blutspiegel in verschiedenen Personengruppen: gesunde Erwachsene (Säule 1), Patienten mit Depressionen und gleichzeitig niedrigen (Säule 2) oder normalen (Säule 3) Serotoninspiegeln, Patienten unter »SSRI‑Antidepressiva« (Säule 4)
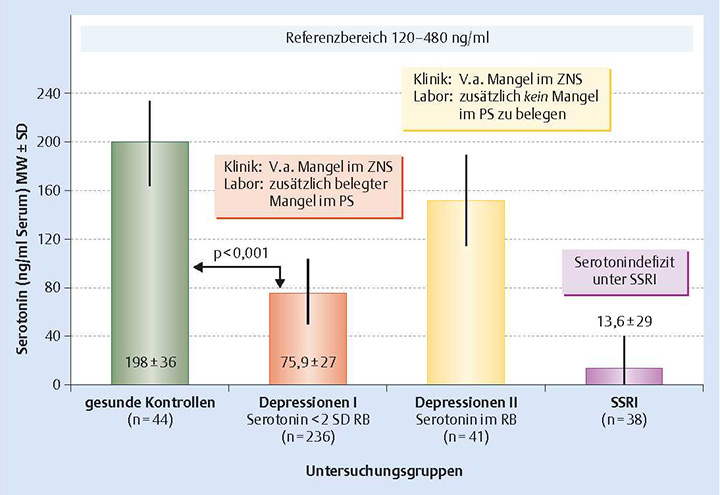
Quelle: »Hormone – Leitfaden für die Anti-Aging Sprechstunde«, Serotonin-Defizit-Syndrom – eine praxisrelevante Entität von Alexander Römmler
Legende: MW = Mittelwert, SD = Standardabweichung, PS = „peripheres“ System, RB = Referenzbereich,
SSRI = selektive Serotonin-Reuptake-Inhibitoren, V.a. = Verdacht auf, ZNS = zentrales Nervensystem
Diagnostik eines »Serotonin-Defizit-Syndroms«
Ein »Serotonin-Defizit-Syndrom« lässt sich anhand bestimmter klinischer Hinweise und einer Bestimmung des Serotoningehalts im Blut bzw. Urin diagnostizieren.
Zu den Symptomen des »zentralen Nervensystems« gehören:
- Störungen der Stimmungslage
(Depressionen, Ängste, Panikattacken, Aggressivität) - Störungen der Ess-/Suchtkontrolle
(Vermindertes Sättigungsgefühl, Vorlieben für Kohlehydrate und Süßigkeiten »Schokoladenattacken«, Alkoholsucht, Nikotinsucht) - Störungen der Schlafregulation
(Müdigkeit, Schlaflosigkeit, Ein- und Durchschlafstörungen) - Verminderte Schmerztoleranz (»Fibromyalgien«)
- Vermindertes Sexualverhalten (Libidoverlust, Erektions- und Ejakulationsstörungen beim Mann)
- Gedächtnisstörungen, verminderte Konzentration
Zu den »peripheren Symptomen« gehören:
- Gastrointestinale Störungen (Blähungen, Verstopfung, Reizdarm, Übelkeit)
- Gestörte Wundheilung, verminderte Blutgerinnung
- Leberfunktionsstörungen
- Herzfunktionsstörungen
- Insulinresistenz, Diabetes mellitus
Quelle: »Hormone – Leitfaden für die Anti-Aging Sprechstunde«, Serotonin-Defizit-Syndrom – eine praxisrelevante Entität von Alexander Römmler
Zahlreiche dieser Anzeichen und Beschwerden finden sich im Beipackzettel »moderner Antidepressiva« unter Nebenwirkungen aufgelistet wieder.
Dr. Römmler schreibt dazu:
Ein großer Nachteil »selektiver Wiederaufnahmehemmer« (SSRI) ist die belegte Erkenntnis, dass abgesehen vielleicht vom synaptischen Spalt (Gehirn) im übrigen zentralen wie peripheren Gewebe der Serotoninmangel nicht beseitigt, ja sogar noch verstärkt werden kann. Angesichts der vielen günstigen Serotonineffekte im Organismus ist das ein bedenklicher Aspekt, der auch für viele der damit verbundenen Nebenwirkungen mit verantwortlich zu machen ist.4
Ist der Serotoningehalt extrem niedrig oder gar nicht mehr im Blut/Urin messbar, liegt fast immer ein durch Medikamente, insbesondere »moderne Antidepressiva«, verursachter Serotoninmangel vor.5
Publikationen von Dr. Römmler zum Download:
Anti-Aging-News: Serotonin: Neues von Dr. Alexander Römmler (2010)
Labordiagnostik: Wie wird der Serotoninspiegel bestimmt?
Die Firma »Neurolab« bietet einen sogenannten »Neurostress-Test« an. Hier werden die wichtigen Botenstoffe Serotonin, Dopamin, Adrenalin, Noradrenalin, DHEA, GABA, Glutamat sowie Cortisol (Stresshormon) bestimmt.
Es kann sinnvoll sein einen »Neurostress-Test« zu machen. Es gibt verschiedene »Neurostress-Profile«, die mehrere Botenstoffe in einem Test bestimmen, je nach Stressprofil. Die Botenstoffe können aber auch einzeln bestimmt werden. Bitte bespreche das mit Deiner Ärztin, Deinem Arzt, da nur sie/er den Test anfordern kann.
Folgende zwei Werte werden zur Bestimmung serotoninerger (Serotoninerg bedeutet auf Serotonin reagierend
oder Serotonin (als Neurotransmitter) enthaltend
) Aktivität gemessen:
- Serotonin (2. Morgenurin)
- 5HIES (5-Hydroxyindolessigsäure)
Bei der 5-Hydroxyindolessigsäure handelt es sich um ein Stoffwechselprodukt, welches durch den Abbau von Serotonin entsteht. Es wird mit dem Urin ausgeschieden. Die Messung von 5HIES in Kombination mit dem nicht-metabolisierten (verstoffwechselten) Serotonin im Urin ermöglicht einen tieferen Blick in die Details serotoninerger Aktivität. Bei hohem serotoninergem Aktivitätsniveau sind sowohl Serotonin als auch 5HIES hoch, bei niedrigem Niveau ist der 5HIES Anteil erhöht. Auffällige 5HIES-Werte im Urin wurden im Übrigen bei Depressionen, Aggressionen, Parkinson Suizidalität gefunden.5a Bitte bespreche die Laborergebnisse und ihre Deutung mit einem erfahrenen Experten.
Auf der Website von »Neurospot«, einem weiteren Anbieter des Neurostress-Tests kann die Broschüre Akku leer? Sind Sie im Stress? Erschöpft? kostenlos heruntergeladen werden. Dort werden die neurobiologischen Funktionen der einzelnen Botenstoffe erklärt:
Akku leer? Sind Sie im Stress? Erschöpft?
Eine solche Behandlung sollte ausschließlich durch einen erfahrenen Experten erfolgen.
Wo finde ich einen Experten?
Eine Möglichkeit einen qualifizierten Arzt zu finden ist die Website der »Deutsche Gesellschaft für Prävention und Anti-Aging-Medizin e. V.« (GSAAM). Der Arzt sollte idealerweise eine Zertifizierung haben (erkennbar an den Symbolen).
Nach einem Arzt kannst Du auch auf der Website von »Neurolab« suchen:
Behandlung des »Serotonin-Defizit-Syndroms«
Ein ausreichendes Angebot an Serotonin im zentralen Nervensystem hängt u.a. von der Versorgung mit Tryptophan bzw. 5-HTP im Gehirn ab. Daher behandelt man ein »Serotonin-Defizit-Syndrom« mit der Gabe von 5-HTP oder Tryptophan in Form von »Nahrungsergänzungsmitteln«.
5-HTP (5-Hydroxytryptophan)
Die folgenden Empfehlungen sind aus dem hervorragenden Buch Was die Seele essen will – Die Mood Cure von Julia Ross. Das Buch basiert auf fundierten wissenschaftlichen Studien, die zeigen, wie wir durch natürliche Nahrungsergänzungsmittel und eine nährstoffreiche Ernährung Depressionen und Ängste wirksam behandeln können ohne die zum Teil gefährlichen und schweren Nebenwirkungen von »modernen Antidepressiva« (»SSRI/SNRI-Antidepressiva«). Das Buch stellt diese Nahrungsergänzungsmittel ausführlich vor. Mit verschiedenen Fragebögen und Test findest Du heraus, an welchen Nährstoffen es Dir mangelt. Dazu bekommst Du verschiedene detaillierte Pläne, wie Du diese beseitigen kannst. Außerdem bekommst Du viele Rezepte für eine solche Ernährung. Insbesondere 5-HTP (5-Hydroxytryptophan) und Tryptophan/L-Tryptophan werden zur Behandlung eines »Serotonin-Defizit-Syndroms« eingesetzt.
Die fast sofortige Lösung für die meisten auf niedrigem Serotonin basierenden Probleme ist ein teures Nahrungsergänzungsmittel, das aus einer afrikanischen Bohne (Griffonia) hergestellt wird. Es handelt sich um 5-HTP (5-Hydroxytryptophan) und ist über das Internet erhältlich. Ihr Körper kann sein eigenes 5-HTP in Serotonin umwandeln, jedoch gibt es einen Haken: Es muss ausreichend Tryptophan aus der Nahrung zur Verfügung stehen, und es ist gut möglich, dass dies nicht der Fall ist. Wenn Sie jedoch ein 5-HTP-Präparat einnehmen, ist die Serotoninproduktion nicht länger abhängig vom Tryptophan, das Sie eigentlich aus der Nahrung bekommen, vielleicht aber auch nicht. Das bedeutet, dass Sie schnell und sogar auf natürliche Weise Ihre Serotoninvorräte auffüllen können und innerhalb von Minuten spüren werden, wie Ihr wahres emotionales Ich zurückkommt. […]
Als ein Antidepressivum ist 5-HTP so wirksam, dass es bereits mehrfach vielen der bewährtesten Antidepressiva, einschließlich »Prozac« (»Fluoxetin«, »SSRI-Antidepressivum«), gleichkam oder diese übertraf, ohne die negativen Nebenwirkungen, die diesen Medikamenten so oft zugesprochen werden. In einer Studie von 1980 wurden 99 Patienten, die seit durchschnittlich neun Jahren stark depressiv waren, 5-HTP-Ergänzungsmittel verabreicht. Fast die Hälfte von ihnen wurde komplett geheilt, wobei der Rest erhebliche Verbesserung erfuhr […] .6
Zahlreiche andere Studien bestätigten die beachtliche Sicherheit und Wirkung von 5-HTP, sogar im Vergleich zu rezeptpflichtigen Antidepressiva:
- Der Hersteller von »Prozac«, »Eli Lilly«, führte kürzlich eine Studie durch, in der 5-HTP mit »Prozac« kombiniert wurde. Die Serotoninaktivität wurde durch »Prozac« alleine um 150 Prozent erhöht. Nachdem 5-HTP hinzugefügt wurde, waren es 615 Prozent.
- Es gibt Studien, in denen 5-HTP mit »Luvox« (»Fluvoxamin«, »SSRI-Antidepressivum«), einem wirksamen Antidepressivum, ähnlich wie »Prozac«, aber in Europa bekannter, verglichen wurde. Das Resultat war, dass (1) 5-HTP 68 Prozent der depressiven Patienten zu Besserung verhalf, im Vergleich zu »Luvox« mit 62 Prozent;7 (2) sowohl 5-HTP als auch »Luvox« das Depressionsniveau um 50 Prozent verbessert haben, wobei 5-HTP eine 11 Prozent geringere Ausfallrate als »Luvox« hatte.8
- In einer anderen Studie beseitigte 5-HTP Angstsymptome in 58 Prozent der Fälle, im Gegensatz zu »Luvox« mit 48 Prozent.9
- In Bezug auf die Nebenwirkungen verursachen »Serotonin-Wiederaufnahmehemmer (SSRI)«, wie »Prozac« und »Zoloft« (»Sertralin«, »SSRI-Antidepressiva«), sexuelle Dysfunktion bei 50 bis 75 Prozent der Verwender, während 5-HTP-Studien keine sexuelle Dysfunktion und nur wenige Nebenwirkungen aufzeigten.10, 11 In einer Studie hatte 5-HTP sogar weniger Nebenwirkungen als das »Placebo«!
[…] Etwa 85 Prozent unserer Dunkle-Wolke-Patienten, die 5-HTP ausprobiert haben, haben eine beachtliche Verbesserung ihrer Stimmung und Sichtweisen erfahren. Die Chancen, dass es Ihnen hilft, stehen ungeheuer gut für Sie. Allerdings funktioniert 5-HTP nicht bei jedem. Wenn Sie sich nach einer Woche mit einer Dosis von 300 mg 5-HTP am Tag nicht besser fühlen, können Sie eines der anderen hervorragenden serotoninerhöhenden Mittel verwenden, die ich als nächstes beschreibe.
Tryptophan/L-Tryptophan
Etwa 15 Prozent meiner Patienten mit Serotoninmangel brauchen Hilfe bezüglich der Nährstoffe, die über das hinausgeht, was 5-HTP bieten kann. Sie haben festgestellt, dass 5-HTP bei ihnen entweder überhaupt keine Wirkung hatte oder sie schläfrig machte, leichte Übelkeit hervorrief oder Sie in einer anderen Art und Weise unbehaglich fühlen ließ. (Beachten Sie: Falls bei Ihnen irgendwelche negativen Symptome durch das 5-HTP oder ein anderes Präparat auftreten, nehmen Sie es nicht mehr!) Wenn Sie zu den Menschen gehören, die nicht gut auf das 5-HTP reagieren, gibt es zwei ausgezeichnete Alternativen. Eine oder beide sollten für Sie genau das Richtige sein.
Die erste ist die Aminosäure, die ich schon als die einzigartige Nahrungsquelle für sowohl 5-HTP als auch Serotonin erwähnt habe. Es ist die Aminosäure Tryptophan. Sie wissen bereits, dass proteinreiche Nahrungsmittel diese sehr besondere Aminosäure enthalten, jedoch wissen Sie vielleicht nicht, dass Tryptophan ebenso als Nahrungsergänzungsmittel erhältlich ist. In seiner konzentrierten Form zwischen den Mahlzeiten eingenommen wird es viel schneller umgewandelt, als wenn es aus dem Essen aufgenommen wird, wo es nicht so konzentriert enthalten ist und mit den ganzen anderen Aminosäuren im Blutkreislauf darum kämpfen muss, in Ihr Gehirn zu gelangen. Unsere Patienten haben festgestellt, dass die Tryptophan-Präparate genauso schnell wirken wie 5-HTP, und die Forschung zeigt, dass es ebenso beeindruckend ist:
Wieder und wieder haben Studien gezeigt, dass das Weglassen von Tryptophan aus unserer Ernährung den Serotoninspiegel senkt und das Auftreten von Depressionen (einschließlich Winterdepression), Schlafstörungen, Panik und Wut erhöht sowie Bulimie und Drogenabhängigkeit auslöst. Im Gegensatz dazu kann zusätzliches Tryptophan in Form von Nahrungsergänzungsmitteln den Serotoninspiegel um 200 Prozent12 erhöhen und all die Dunkle-Wolke-Probleme verhindern oder umkehren.13
Die günstigen Auswirkungen des Tryptophans auf den Schlaf sind legendär, und Studien belegen auch seine Stärke bei »PMS«14 und »Fibromyalgie«.15
Manche Psychiater möchten ihren Patienten, die auf Antidepressiva alleine nicht ausreichend ansprechen, unbedingt helfen und verabreichen zusätzlich Tryptophan, mit positiven Ergebnissen: In einer britischen Studie wurde solchen solchen Patienten Tryptophan gegeben. Daraufhin verringerten sich die depressiven Symptome plötzlich um mehr als 50 Prozent.16 In einer anderen Studie erhöhte Tryptophan, wenn es mit »Prozac« kombiniert wurde, die Schnelligkeit der antidepressiven Wirkung und ließ die Schlafstörungen verschwinden, die »Prozac« verursachte.17
Tryptophan verwandelt sich nicht nur innerhalb von Minuten in 5-HTP und dann in Serotonin (und Melatonin), es kann auch dazu verwendet werden, das wichtige B-Vitamin Nicotinsäure und viele andere wertvolle Enzyme im Körper herzustellen. […]
Das Glücksgewächs: Johanniskraut
Neben 5-HTP und Tryptophan ist der einzige wirklich effektive Serotoninförderer, den ich kenne, das alte pflanzliche Heilmittel Johanniskraut. Ein Großteil der Forschung an Johanniskraut wurde in Deutschland betrieben, wo sich dieses Kraut als Antidepressivum besser verkauft als »Prozac«. Der Grund dafür ist, dass man herausgefunden hat, dass es genauso gut, wenn nicht sogar besser wirkt als »Prozac« und ähnliche Medikamente, dazu mit nur wenigen Nebenwirkungen:
In einer Studie, in der Johanniskraut und »Prozac« miteinander verglichen wurden, hatten die beiden die exakt gleiche Wirksamkeit. Beide verbesserten die Symptome von Depressionen um 48 Prozent.18
In einer anderen derartigen Studie, in der das Kraut mit »Prozac« verglichen wurde, sorgten beide für eine Verbesserung von etwas über 50 Prozent.19
Wir haben festgestellt, dass Johanniskraut oft dabei hilft, den Serotoninspiegel zu erhöhen, wenn es die Aminosäuren aus irgendwelchen Gründen nicht schaffen. Während wir die Wirkung von Nährstoffen wie 5-HTP und Tryptophan im Gehirn kennen, ist es bei Johanniskraut, wie bei den meisten Kräutern (und den Präparaten, die häufig daraus hergestellt werden), ein Rätsel. Manchmal kombinieren wir erfolgreich Johanniskraut mit 5-HTP oder Tryptophan.
Vitamin B6 und Kryptopyrrolurie/Hämopyrrollaktamurie (KPU/HPU)
Zusätzliches Vitamin B6 kann sehr hilfreich sein, da B6 die Umwandlung von Tryptophan und 5-HTP in Serotonin ermöglicht. Das bekannteste Symptom des B6-Mangels ist schlechte oder überhaupt keine Erinnerung an Träume (oder häufige Albträume). Wenn die oben genannten Nährstoffe plus Ihrem Basis-Multivitamin- und B-Komplex helfen, jedoch Ihre Stimmungsprobleme nicht vollständig beseitigen, sollten Sie es mit zusätzlichem B6 versuchen. Für Menschen mit einem genetisch bedingten Problem der Vitamin-B6-Verwertung, »Kryptopyrrolurie/Hämopyrrollaktamurie« genannt, ist die Einnahme von zusätzlichem B6 entscheidend. Sehen Sie sich den Kryptopyrrolurie/Hämopyrrollaktamurie-Fragebogen am Ende bei den »Extra-Kapiteln« an und lesen Sie ein wenig über dieses stimmungslähmende Syndrom, das weiter verbreitet ist, als Sie denken.
Warnhinweise: Wann Aminosäuren und andere Nährstoffe nicht eingenommen werden sollten
Wichtig: Lesen Sie diese Information bezüglich der Gegenanzeigen zu Aminosäuren und anderen Nahrungsergänzungsmitteln, bevor Sie sich entscheiden, welche Nährstoffe Sie ausprobieren werden.
- Sie sollten einen Arzt zu Rate ziehen, bevor Sie jegliche Aminosäuren einnehmen, falls Sie eine ernste physische Erkrankung haben, einschließlich hohem oder niedrigem Blutdruck, Lupus, Migräne, Leberschaden, ernstem Nierenschaden, angeborenem Aminosäuren-Stoffwechselfehler, Geschwüren oder Schilddrüsenüberfunktion; wenn Sie schwanger sind, stillen, »Methadon« oder jegliche Medikamente einnehmen, insbesondere Antidepressiva oder »MAO-Hemmer«; oder wenn Sie ernste mentale oder emotionale Probleme haben, wie beispielsweise »Schizophrenie« oder eine »bipolare Störung«.
- Wenn Sie einen »Serotonin-Wiederaufnahmehemmer« (SSRI), wie beispielsweise »Prozac« (oder jedes andere stimmungsverändernde Medikament), einnehmen, sollten Sie sich von einem Arzt beraten lassen, bevor Sie 5-HTP, L-Tryptophan, Johanniskraut oder nehmen.
- Wenn Sie gegen Ihre Depressionen einen »MAO-Hemmer« (inklusive »Phentermin« [in Deutschland nicht zugelassen]) einnehmen, sollten Sie Ihren Arzt fragen, ob es für Sie angemessen ist, 5-HTP, L-Tryptophan einzunehmen (eventuell nur, nachdem Sie die »MAO-Hemmer« abgesetzt haben).
- Falls Sie »manisch-depressiv« sind (»bipolare Störung«) können 5-HTP und Tryptophan in höheren Dosen Probleme verursachen.
Quelle: Was die Seele essen will – Die Mood Cure von Julia Ross, S. 60-66 und S. 245-246
Fussnoten:
6 Van Hiele, J. J., »L-5-hydroxytryptophan in depression: The first substitution therapy in psychiatry?« Neuropsychobiology 1980; 6: 230 – 40. (Gefunden in Michael Murray’s großartigem Buch 5-HTP.)
7., 8., 9. Poldinger, W., Ph. D., »A functional-dimensional approach to depression: Serotonin deficiency as a target syndrome in a comparison of 5-hydroxytryptophan (5-HTP) and fluvoxamine.« Psychopathology 1991; 24: 53 – 81.
10. Benkert, O., »Effect of parachlorophenylalanine and 5-hydroxytryptophan on human sexual behavior.« Monographs in Neural Sciences 1976; 3: 88 – 93.
11. Benkert, O., »Studies on pituitary hormones and releasing hormones in depression and sexual impotence.« Progress in Brain Research 1975; 42: 25 – 36.
12. Young, S., Ph. D., »Behavioral effects of dietary neurotransmitter precursors: Basic and clinical aspects.« 1976 summer; 20(2): 313 – 23.
13. Van der Does, A. J., »The effects of tryptophan depletion on mood and psychiatric symptoms.« J Affect Disord 2001 May; 64(2 – 3): 107 – 19.
14. Steinberg, S., Annable, L., Young, S. N. and Belanger, M. C., »Tryptophan in the treatment of late luteal phase dysphoric disorder: A pilot study.« J Psychiatry Neurosci 1994 Mar; 19(2): 114 – 19.
15. Russell, I. J, Michalek, J. E., Viparo, G. A., Fletcher, E. M. and Wall, K. »Serum amino acids in fibrositis/fibromyalgia syndrome.« J Rheumatol Suppl 1989 Nov: 19: 158 – 63.
16. Durstin, S. M., Devarajan, S. and Kutcher, S., »The ‚dalhousie serotonin cocktail« for treatment-resistant major depressive disorder.« J Psychopharmacol 2001 Jun; 15(2): 136 – 38.
17. Levitan, R. D., Shen, J. H., Jindal, R., Driver, H. S., Kennedy, S. H. and Shapiro, C. M., »Preliminary randomized double-blind placebo-controlled trial of tryptophan combined with fluoxetine to treat major depressive disorder: Antidepressant and hypnotic effects.« Psychiatry Neurosci 2000 Sep; 25(4): 337 – 46.
18. Brenner, R., Azbel, V., Madhusoodanan, S. and Pawlowska, M., »Comparison of an extract of hypericum (LI 160) and sertraline in the treatment of depression: A double-blind, randomized pilot study.« Clin Ther 2000; 22: 411 – 19.
19. Volz, H. P. and Laux, P., »Potential treatment for subthreshold and mild depression: A comparison of Saint-John’s wort extracts and fluoxetine.« Compr Psychiatry 2000 Mar-Apr; 41(2 suppl 1): 133 – 37.
Das »Serotonin-Syndrom«
Bei einem zu hohen Serotoningehalt kann es zu einem lebensgefährlichen »Serotonin-Syndrom« kommen. Dieses Krankheitsbild wird ausschließlich mit der Einnahme von Antidepressiva in Verbindung gebracht. Meistens führt eine Kombination mehrerer Antidepressiva zu einem »Serotonin-Syndrom«.20
Auch eine Nährstofftherapie mit serotoninsteigernden Nährstoffen wie 5-HTP oder L-Tryptophan Kann bei gleichzeitiger Einnahme von Antidepressiva zu einem »Serotonin-Syndrom« führen, daher sollte eine solche Behandlung erst nach dem Absetzen des Antidepressivum erfolgen.
Anzeichen für ein »Serotonin-Syndrom« sind (lt. Beipackzettel Paroxetin 2016):
- Extreme Ruhelosigkeit
- Verwirrtheit, Reizbarkeit, Halluzinationen
- Schüttelfrost, Schwitzen
- vermehrte Reflexe und plötzliche Muskelkontraktionen
- hohes Fieber
- Steifheit
- Steigerung der Herzfrequenz
In bestimmten Fällen ist eine gleichzeitige Behandlung mit Antidepressiva und serotoninsteigernden Nährstoffen wie 5-HTP oder L-Tryptophan dennoch möglich, z.b. wenn der gemessene Serotoninspiegel im Körper extrem niedrig ist und man sich bereits im unteren Dosisbereich mit dem Antidepressivum befindet. Den unteren Bereich kann man bei der Gruppe der SSRI/SNRI-Antidepressiva aufgrund einer Studie zur Rezeptorenbelegung im Bereich ab 10 mg bestimmen, da hier schlagartig die meisten Rezeptoren frei werden.21 Wie das bei anderen Antidepressiva aussieht, ist unklar. Bitte lies dazu auch den folgenden Beitrag und den medizinischen Haftungsausschluss.
Weitere natürliche Nährstoffe, die helfen können, findest Du in diesem Beitrag:
Natürliche Nährstofftherapie zur Behandlung von Depressionen und Entzugssymptomen.
Fazit:
Psychiater*innen und Hausärzt*innen, die beabsichtigen einem Patienten ein Antidepressivum zu verordnen, sollten die Behandlungsleitlinien kennen, die besagen, dass Antidepressiva nur bei schweren Depressionen verschrieben werden sollten, da diese überwiegend über den »Placeboeffekt« wirken (je nach Studie zwischen 75 und 82 Prozent) und dabei zahlreiche schwerwiegende Risiken und Nebenwirkungen haben, über die Patienten ausführlich aufgeklärt werden sollten (z.B. anhand des Aufklärungsbogens Antidepressiva). Um eine Abhängigkeit zu vermeiden sollten Antidepressiva nur für kurze Zeit verordnet werden. (nicht länger als ein halbes Jahr).
Sie sollten die (neuro)biologischen Funktionen von Serotonin im menschlichen Körper kennen und wissen, wie die Gabe dieser Medikamente diese Funktionen stark negativ beeinflussen können. Sie sollten wissen, was ein »Serotonin-Defizit-Syndrom« ist, wie dieses entsteht, diagnostiziert und behandelt werden kann.
Die im Beipackzettel angegebenen Standarddosen bei den »SSRI-/SNRI-Antidepressiva« sind oft um ein Vielfaches zu hoch, wie die Studie zur Rezeptorenbelegung bei »SSRI/SNRI-Antidepressiva« zeigt, was dazu führt, dass diese Medikamente in der Regel überdosiert verschrieben werden. Für den späteren Entzug ist das fatal, da sich dieser bei dem Empfohlenen Reduzieren von 10% alle 6 bis 8 Wochen von der jeweiligen Ausgangsdosis unnötig erheblich verlängert und erschwert.
Nicht-Wissen ist keine Entschuldigung für ein zu schnelles Vorgehen beim Absetzen eines Antidepressivum und auch nicht für unnötige Verschreibungen von Antidepressiva und Überdosierung von »SSRI/SNRI-Antidepressiva«.
Die Fakten sind bekannt, jeder kann sich dieses Wissen aneignen und im Interesse und zum Wohlbefinden jedes Patienten wäre das wünschenswert.
Fachliteratur und Links:
Natürliche Nährstofftherapie zur Behandlung von Depressionen
Omega-3 – Öl des Lebens: für mehr Gesundheit von Volker Schmiedel
Was die Seele essen will: Die Mood Cure von Julia Ross
Gibt es Alternativen zu Antidepressiva?
Weitere Beiträge zu Depression und Nährstoffe von Dr. Schmiedel
Fußnoten
1., 2., 3., 4., 5., 20. »Anti-Aging News Spezial 01/2010 – Serotonin:Neues« von Alexander Römmler
5a. Erläuterung Laborbefund von Lab4more
21. Serotonin transporter occupancy of five selective serotonin reuptake inhibitors at different doses: an [11C]DASB positron emission tomography study by Meyer JH1, Wilson AA, Sagrati S, Hussey D, Carella A, Potter WZ, Ginovart N, Spencer EP, Cheok A, Houle S.
Aloha

 Quelle: »Hormone – Leitfaden für die Anti-Aging Sprechstunde«, Serotonin-Defizit-Syndrom – eine praxisrelevante Entität von Alexander Römmler
Quelle: »Hormone – Leitfaden für die Anti-Aging Sprechstunde«, Serotonin-Defizit-Syndrom – eine praxisrelevante Entität von Alexander Römmler